医療コラム

「歩くと足の付け根が痛い」「ズキズキして座るのもつらい」そんな鼠径部の痛みや不快感を経験したことはありませんか。これらの症状は、姿勢のくずれなど一時的な原因のこともありますが、なかには関節や内臓などの病気が関係しているケースもあります。
本記事では、鼠径部の痛みの主な原因や考えられる病気について説明します。さらに気になる方に向けて、痛みを和らげる方法や受診の目安、そして検査方法や治療法についても、わかりやすく解説します。
足の付け根にあたる「鼠径部」は、血管・神経・筋肉・腱(けん)・臓器などが交差する部位であり、痛みの原因もさまざまです。激しい運動による炎症や、加齢・筋力低下による病気など、原因は一つではありません。ここでは、鼠径部の痛みが起こる主な原因を紹介します。
鼠径部の痛みで最も多い原因のひとつが、筋肉や靭帯・腱の炎症です。足の付け根は、上半身と下半身をつなぐ重要な部位であり、日常の動作やスポーツによる負荷が集中しやすい場所です。
特にサッカー・陸上・バスケットボールなど、蹴る・ひねる・方向転換する動作を繰り返す競技では、筋肉や腱の付着部に小さな損傷が生じやすく、それが炎症の原因となります。
このような炎症によって起こる痛みや違和感は「グロインペイン症候群」と呼ばれ、股関節や足の付け根、内もも、下腹部など広い範囲に痛みが広がることがあります。
この症状は、動かすと痛みが強くなり、安静時には軽くなるのが特徴です。放置すると炎症が慢性化し、長期間違和感が残ることもあります。
鼠径部の痛みは、筋肉や腱の炎症だけでなく、体の構造の変化によって起こる病気が原因となることもあります。その代表例が「鼠径ヘルニア」です。鼠径ヘルニアは、腹部の内臓や脂肪の一部が筋肉のすき間から皮下に押し出され、足の付け根にふくらみや痛みを感じる病気です。特に中高年の男性に多く、加齢や筋力の低下、腹圧の上昇(重い物を持つ・咳をする・便秘で強くいきむなど)が関係しています。
鼠径部が痛むときには、まず無理をせず安静にすることが大切です。スポーツや立ち仕事などで筋肉や腱に負担がかかり、炎症が起きている場合は、しばらく休むことで自然に回復することもあります。
痛みや熱を感じるときは、冷やして炎症を抑えるようにしましょう。保冷剤や氷嚢(ひょうのう)をタオルで包み、直接肌に触れないように注意しながら冷やします。症状が落ち着いたら、温めて血流を促すことで、回復のサポートにつながります。
また、姿勢や動作に注意することも重要です。長時間同じ姿勢を避け、軽いストレッチなどで股関節まわりをやわらかく保ちましょう。体を動かすときは、無理のない範囲でおこなうように心がけることが大切です。

鼠径部の痛みは、筋肉や腱の炎症だけでなく、関節や臓器、神経など、体のさまざまな部位に関係して起こることがあります。ここでは、代表的な病気やその特徴について紹介します。
股関節炎は、股関節に過度な負担がかかったり、炎症が起きたりすることで痛みが生じる状態を指します。炎症が長引くと、軟骨がすり減り、関節の構造が変化していくことがあります。
「変形性股関節症」は、こうした炎症や軟骨のすり減りが進行して関節の形が変わる病気です。主な原因として股関節への過度な負担や炎症のほか、臼蓋形成不全(股関節の受け皿が浅い構造異常)などの先天的な構造異常や加齢が挙げられます。
また、股関節の炎症や変形は互いに関連し、鼠径部の痛みの主な原因となります。
鼠径部の痛みやふくらみの原因として代表的な病気のひとつに鼠径ヘルニア(脱腸)があります。お腹の中の腸などの一部が、筋膜のすき間(ヘルニア門)から皮膚の下に押し出されることで起こります。
初期には、立ったときや力を入れたときに足の付け根がふくらむのが特徴で、横になると自然に引っ込むこともあります。この段階では鼠径部に軽い痛みや違和感、引っ張られるような感覚が続くことがあります。しかし進行すると、腸の一部がはまり込んで戻らなくなる「嵌頓(かんとん)」を起こすおそれもあり、この場合は鼠径部から下腹部にかけて激痛が生じ、緊急手術が必要になります。
鼠径ヘルニアは自然に治ることはなく、根本的に治すためには外科的な手術が必要になります。主な原因として、加齢による筋膜の衰えや、慢性的な咳・便秘・重いものを持つ作業などによる腹圧の上昇が挙げられます。
鼠径部には、下半身の皮膚や生殖器、足から流れるリンパ液を集めるリンパ節が多数存在します。このリンパ節が炎症を起こすと、足の付け根にしこりのような腫れや痛みを感じることがあります。原因としては、足や陰部などの小さな傷から細菌が入ることで炎症が広がるケースや、皮膚感染症・性感染症などさまざまです。
炎症が強いと赤みや熱をともない、押すと痛みを感じることもあります。多くの場合は一時的な免疫反応によるもので、炎症が治まれば自然に腫れが引くことがほとんどです。
ただし、腫れや痛みが長く続く場合には、他の病気(腫瘍や全身感染など)が関係していることもあります。
内臓の炎症やホルモンの変化が、足の付け根の痛みにつながることもあります。男性では精巣やその周辺の炎症、女性では卵巣や子宮の病気が関係しているケースがあります。
男性では主に、精巣上体炎(副睾丸炎)と精索静脈瘤(せいさくじょうみゃくりゅう)の2つが代表的です。
精巣上体炎は、精巣の後ろにある「精巣上体(副睾丸)」に炎症が起こる病気で、尿道から細菌が感染して発症します。主に精巣や足の付け根が腫れて痛み、発熱や熱感をともなうのが特徴です。一方、精索静脈瘤は精巣につながる静脈がこぶのようにふくらむ病気です。左側に発生しやすく、多くは自覚症状がありませんが、陰囊の痛みや違和感をきっかけに見つかることもあります。また、男性不妊の原因としても多い病気の一つとされています。
女性では、卵巣嚢腫(らんそうのうしゅ)や子宮内膜症(しきゅうないまくしょう)が考えられます。卵巣嚢腫は、卵巣の内部に液体や粘液がたまって袋状にふくらむ病気で、進行すると下腹部や足の付け根に引っ張られるような痛みが出ることがあります。
一方、子宮内膜症は、子宮の内側を覆う膜(子宮内膜)に似た組織が、子宮以外の場所にできてしまう病気です。この組織は月経周期に合わせて増殖・出血・炎症を繰り返すため、月経時に下腹部痛や慢性的な鈍痛を感じるのが特徴です。
鼠径部の痛みは、関節や筋肉の炎症だけでなく、神経や血流の異常が関係している場合もあります。代表的なのが坐骨神経痛や、筋肉のこわばりによる血行不良です。
坐骨神経痛は、腰から足にかけて伸びる坐骨神経が圧迫・刺激されることで、痛みやしびれが出る病気です。主な原因には、腰椎椎間板(ようついついかんばん)ヘルニアや加齢にともなう背骨の変形(脊柱管狭窄症など)があり、長時間同じ姿勢をとる人や、デスクワークが多い人に多くみられます。痛みはお尻から太もも、ふくらはぎにかけて広がることが多く、足の付け根(鼠径部)に放散するような痛みやしびれを感じることもあります。
また、運動不足や姿勢のくずれによって筋肉がこわばると、血流が悪くなり、違和感が出やすくなります。特に下半身の冷えや筋力低下がある場合は、鼠径部にも負担がかかりやすく、痛みの引き金となることがあるため注意が必要です。
鼠径部の痛みや違和感は、一時的な炎症だけでなく、体の内部トラブルが関係している場合もあります。次のような症状が見られるときは、早めに医療機関を受診しましょう。
(症状の目安)
・安静にしていても痛みが引かない
・痛みが日ごとに強くなる
・歩く・立つなど日常生活に支障が出ている
・足に力が入りにくい、またはしびれがある
・発熱や腫れ、赤みをともなう
・しこり・ふくらみが触れる、または大きくなってきた
症状に応じて、次の診療科を目安にしましょう。
| 症状・特徴 | 受診先 |
| 足の付け根にしこり・ふくらみがある (押すと引っ込むなど) | 外科/消化器外科(ヘルニア外来) |
| 赤み・発熱をともなうしこりや全身のだるさ | 内科 |
| 皮膚の赤い腫れや急に大きくなったしこり | 皮膚科 |
| 運動後の痛み、筋肉の張り・違和感 | 整形外科 |
| 排尿痛・月経との関連がある痛み | 泌尿器科/婦人科 |
| どこに行けばよいかわからない場合 | かかりつけ医/総合診療科 |
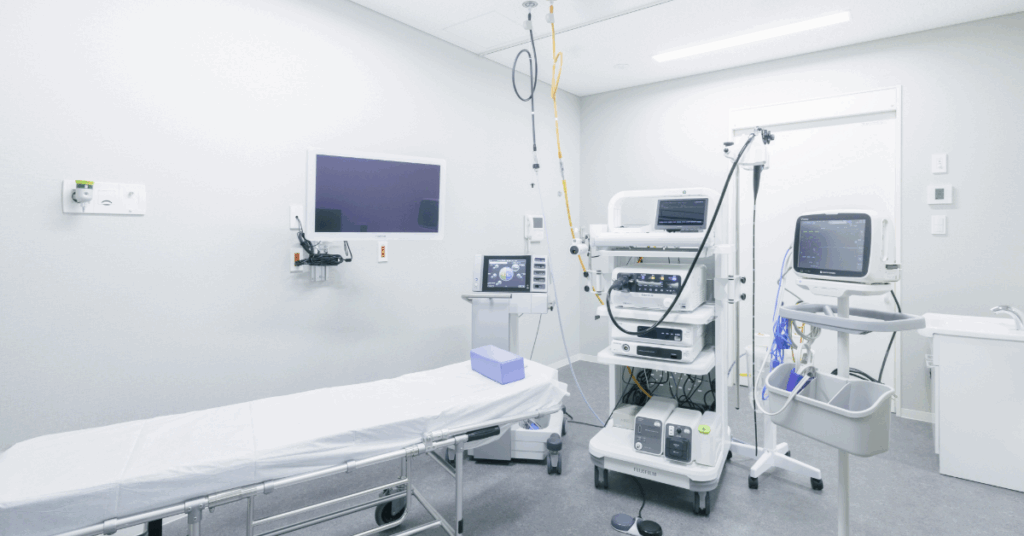
当院では、鼠径部の痛みや違和感がある場合、まず医師による視診と触診で状態を確認します。見た目の腫れやしこりの有無、押したときの痛み(圧痛)の程度、ふくらみの大きさや硬さなどを丁寧に観察し、炎症・筋肉の損傷・リンパ節の腫れ・鼠径ヘルニアなどの可能性を幅広く考えます。必要に応じて、超音波検査(エコー)やCT検査をおこない、より正確に内部の状態を把握します。
超音波検査は体への負担が少なく、筋肉や靭帯、血管、リンパ節などをリアルタイムで確認できるのが特徴です。炎症や腫れの程度、血流の異常、腫瘤(しゅりゅう)やヘルニアの有無など、細かな変化を観察できます。
一方、CT検査では骨盤や腹部の内部構造を立体的にとらえられるため、深部の異常や他の臓器からの影響を詳しく調べる際に有効です。
こうした段階的な検査の結果をもとに、痛みの背景を丁寧に見極め、患者さま一人ひとりに最適な治療方針を検討していきます。
鼠径部の痛みに対する治療は、原因や病気の種類によって異なります。ここでは、鼠径部に起こる病気に対しておこなわれる代表的な3つの治療方法について解説します。
鼠径部の痛みの原因によっては、すぐに手術をおこなわず、経過を観察しながら自然回復を目指す「保存療法」を選択することがあります。筋肉や靭帯の炎症が原因の場合は、まず安静にして患部への負担を減らすことが大切です。痛みが強いときは、湿布や鎮痛薬を用いて炎症を抑え、落ち着いてきたらストレッチや軽い運動で再発を予防します。血流の滞りが関係している場合には、着圧ストッキングの着用や足を少し高くして休むなど、日常の工夫も効果的です。
一方で、鼠径ヘルニアのように自然治癒が見込めない病気では、経過観察は一時的な対応にとどまります。症状が軽いうちは定期的に診察や画像検査をおこない、悪化がみられる場合には外科的治療への切り替えを検討します。
鼠径部の痛みが細菌感染や炎症によって起こっている場合は、抗菌薬(抗生物質)による治療をおこないます。例として、皮膚の下に膿がたまる「鼠径部皮下膿瘍(そけいぶ ひかのうよう)」や、リンパ節の炎症(リンパ節炎)などがあります。軽症の場合は、内服薬や塗り薬で炎症や腫れを抑える治療が中心です。抗菌薬を用いることで感染の拡大を防ぎ、早期に症状が改善するケースが多くみられます。
一方で、膿が大きくたまっている場合や、発熱・強い痛みをともなう場合には、膿を排出する処置(切開排膿)や点滴での抗菌薬投与が必要になることもあります。症状の程度に応じて、内服治療から外科的処置まで柔軟に対応し、感染の再発を防ぐことが重要です。
保存療法や薬による治療で改善がみられない場合や、構造的な異常が原因となっている場合には、外科手術が検討されます。代表的なものは鼠径ヘルニアで、お腹の中の臓器が飛び出す「穴(ヘルニア門)」をメッシュ(人工補強材)でふさぐ手術がおこなわれます。この方法は再発が少なく、痛みも軽い日帰り手術として広く実施されています。また、腫瘍や膿がたまっている場合には、膿や異常組織を取り除く処置をおこないます。病変の大きさや位置によっては局所麻酔でおこなうこともでき、体への負担を最小限に抑えた治療が可能です。

鼠径部(足の付け根)の痛みは、一時的な筋肉の炎症や疲労によるものもありますが、中には鼠径ヘルニア、リンパ節炎、泌尿器・婦人科系の病気などが隠れていることもあります。違和感が長引く、痛みが強くなる、ふくらみやしこりがはっきりしてきた場合は、早めの受診を心がけましょう。
西宮敬愛会病院低侵襲治療部門COKUでは、外科・放射線科の医師が連携し、「正確な診断」から「負担の少ない治療」までを一貫しておこなう体制を整えています。特に、高精度CTによる撮影や超音波検査の併用により、見逃されやすい初期のヘルニアや深部の炎症も正確に評価可能です。また、症状やライフスタイルに応じて、経過観察・保存療法・抗菌薬治療・低侵襲手術を柔軟に選択し、一人ひとりに最適な方法で早期回復を目指します。「痛みを早く取りたい」「手術に不安がある」そんな方こそ、西宮敬愛会病院低侵襲治療部門COKU にご相談ください。小さな違和感の段階で原因を見つけることが、将来の健康を守る第一歩になります。

「日帰り手術」とは、手術を受けたその日のうちに自分の足で歩いて帰宅できる治療のことです。欧米では一般的な方法として広く知られており、日本でも医療技術や麻酔の進歩により、安全で負担の少ない術式として定着しつつあります。
鼠径ヘルニアの手術も日帰りでできる施設が増えていますが、まだまだすべての病院で行われているわけではありません。ですので、日帰り手術が選べない患者さんもいらっしゃいます。
結論から言うと、「ほとんどの方は日帰り手術で問題ありません」
ですが、患者さんの体調やご希望によっては、入院手術が適している場合もあります。
鼠径ヘルニアの日帰り手術は、入院が不要なため、日常生活や仕事への復帰が早いことが特徴です。患者さんにとって大きなメリットがいくつもありますので、具体的にご紹介します。鼠径ヘルニアの日帰り手術を検討されている方は参考にしてください。
日常生活のリズムを大きく崩さずに治療(手術)を受けられるため、身体への負担を軽くすることができます。入院準備や環境の変化にともなうわずらわしさを避けられ、慣れたご自宅で回復期を過ごせることで精神的な安心も期待できます。
入院の必要がないため、治療後すぐに普段の生活環境に戻ることができ、早期の社会復帰が可能です。お仕事をされている方はスケジュール調整がしやすく、ご家族と離れる期間が短い点でも精神的な負担を抑えることができます。
早期に体を動かすことができるため、深部静脈血栓症などの合併症予防にもつながります。特にご高齢の方にとっては、入院生活による環境の変化が少ないため、術後せん妄(もう)や認知機能の低下といったリスクを軽減できます。
仕事が忙しい方や小さなお子さんがいる方、ご高齢の方など、長期入院が難しい方に日帰り手術は特におすすめです。術後の吐き気や痛みも比較的軽く、多くの方は鎮痛薬でコントロールできます。当院でも80歳代の元気な方が日帰り手術を受けておられます。
ただし、心臓や腎臓などに重い持病がある方や、手術や麻酔に強い不安がある方は入院手術を選択していただくことも可能です。術後の痛みや吐き気は完全にゼロにはできませんが、当院では術中の鎮痛薬やブロック注射、制吐薬の工夫を行い、また周術期に丁寧な説明とケアを心がけています。
近年、鼠径ヘルニアの手術は日帰りでおこなえるようになりましたが、病院によって鼠径ヘルニアの手術には違いがあり、すべての患者さんが日帰り手術を選択できるとは限りません。ここでは、総合病院と日帰り専門クリニック、また当院の場合の特徴について説明します。
2022年のデータで鼠径ヘルニア手術のうち日帰り手術は約7%。つまり、ほとんどの患者さんは入院して手術を受けています。平均入院日数は約4.5日で、多くの病院では3泊4日や4泊5日という標準の入院期間が設定されています。総合病院は循環器や腎臓など、さまざまな診療科が揃っており、術後の管理が必要な重い患者さんにも対応できるのが特徴です。
総合病院における鼠径ヘルニアの手術件数はさまざまですが、おおよそ50-200件/年となります。200件/年ほど行っている病院は多い方ですが、大きな病院では外科医の数も多いため一人あたりの執刀担当数は少なくなります。以前「鼠径ヘルニア手術の習得について」という記事を書かせていただきましたが、十分な手術経験をしている外科医がいるかどうかはよく調べる必要があると思います。
鼠径ヘルニアの日帰りクリニックが全国でも増えてきています。多くの場合、外科医1名が手術を行い、看護師さんが助手やスコピスト(腹腔鏡手術のカメラ担当)を行います。麻酔は外科医自身が行う自家麻酔や麻酔科医が行う場合などさまざまです。鼠径ヘルニアを専門で行っているため、外科医が経験する症例数は多く、同じ疾患を行うため治療の流れもシステマチックになっています。
一方で、日帰り専門のクリニックは術後に入院を要する場合に対応が難しいため、手術を行う患者さんの条件を厳しくせざるを得なくなります。
当院では日帰り手術と短期入院の両方に対応できる環境を整えています。日帰り手術を希望されても、術後の状況により入院に切り替えることが可能です。また当院の手術体制はこちらにも書かせていただきましたが、「外科医2人体制」で、「麻酔科医は専従で全身麻酔に対応」しています。CTなどの検査も初診時に受けていただけるためスムーズです。
「日帰り手術を予定したいけど術後の状態でやっぱり入院したいかも」という場合も対応可能です。
当院では患者さんにできるだけ負担がなく、スムーズに日帰り手術を受けていただけるように体制を整えています。
ここでは、鼠径ヘルニアの日帰り手術の流れについて簡単に説明します。
手術をご希望の方は、インターネットやお電話で予約ができます。直接来院も可能ですが、待ち時間が生じる場合があります。
問診票をもとに、立った状態と寝た状態で患部を診察・触診します。女性の方は女性スタッフが立ち会いサポートいたします。
なるべく初診時に血液検査や心電図、呼吸機能検査を行います。CT検査が必要な場合は同日または別日に行います。また、手術当日までの過ごし方や当日の流れ、術後の注意点についてご説明いたします。
前日の夜12時以降は食事ができません。水は手術の2時間前まで飲めますが、手術開始時間によって異なります。化粧やマニキュアはせず、義歯やコンタクト、アクセサリーなどは外してご来院ください。
手術着に着替えます。手術は全身麻酔で行い、時間はおよそ1時間です。
麻酔から覚めたら、リカバリー室でお休みいただきます。状態に合わせて水分や軽い食事を摂り、排尿や歩いていただいて体調を確認します。
医師が状態を確認して問題がなければ、その日のうちに帰宅できます。
手術から1週間から10日後を目安に経過をチェックします。さらに、1~2か月後に確認を行います。
鼠径ヘルニアの手術当日は麻酔の影響が残るため、自動車や自転車の運転はできません。ご自宅へ戻る際は、公共交通機関やご家族の車をご利用ください。
また、当日の入浴は短時間のシャワーにとどめ、出血を防ぐためお酒は3日間控えていただきます。痛みが強いときは処方された鎮痛薬で対応してください。デスクワークなど体に負担の少ない仕事は翌日から再開できますが、立ち仕事は3日目以降が目安です。重い荷物を持つ、強くいきむなどお腹に力がかかる動作は避けてください。
手術後1週間ほどすれば、散歩やウォーキング程度なら始めてもかまいませんが、ランニングや水泳など強い負荷のかかる運動は控えてください。手術で使用したメッシュが体になじむまでにはおよそ2週間かかるため、腹筋やスクワット、ゴルフやサイクリングなど、お腹に強い力が入る運動は避ける必要があります。
手術から2週間以上経ち、痛みや違和感がなくなれば、普段通りの生活に戻って問題ありません。
当院の特徴は、患者さんのニーズに合わせて日帰り手術も短期入院も対応できることです。術後は回復室で看護師が付き添い、飲水や歩行の確認を行い安全に退院していただけるようサポートしています。
入院をご希望の方には、個室や4人部屋をご用意。Wi-Fi完備で、テレビや雑誌が楽しめるタブレットも利用可能です。手術後にゆっくり過ごしていただける環境を整えています。
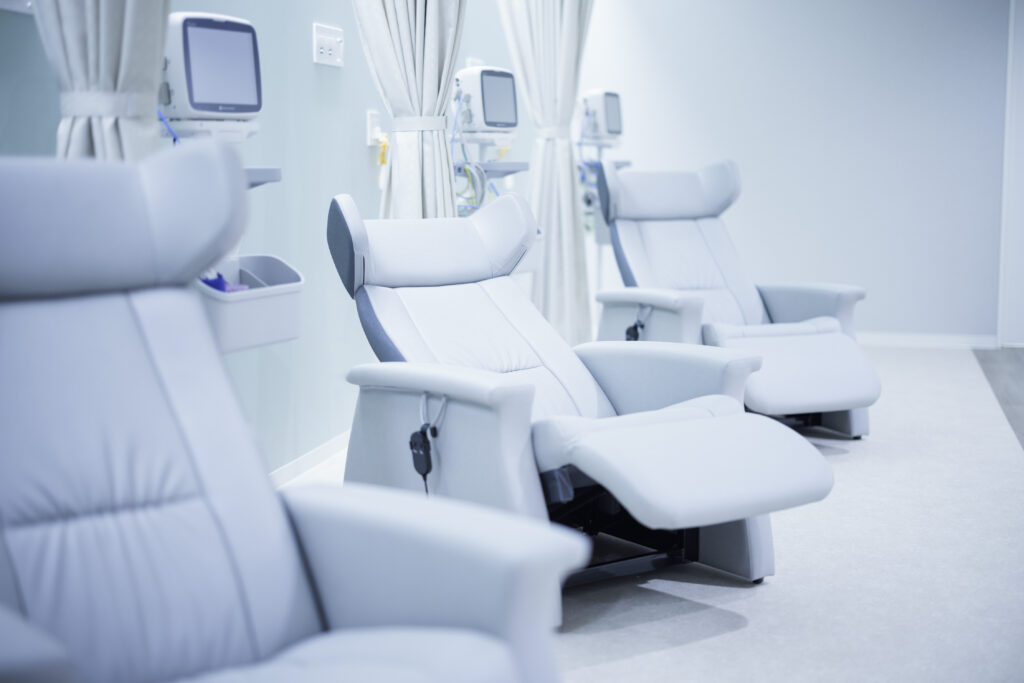
リカバリー室:術後の回復時間をお過ごしいただきます。リクライニングシートで楽な姿勢をとっていただきます。

4人部屋:パーテーションで区切られているため個室のようにお過ごしいただけます。

個室:部屋の中にトイレも設置されています。ごゆっくりお過ごしいただけます。
鼠径ヘルニアの手術は、日帰り手術と入院手術のどちらも当院で対応可能です。患者さんのご希望や体調に合わせて最適な方法を選べるので、安心して受診してください。日帰り手術を希望しつつ「日帰り手術を受けたいけど、もし術後しんどかったら入院したい」と言っていただいても対応可能ですので受診時にご相談ください。
また日帰り手術ではご自身の車や自転車での運転では帰宅できませんが一泊後には可能ですので、お車で来て帰りたいという遠方の方は一泊入院で手術を受けていただけます。駐車場は無料でご利用可能です。
当院は紹介状不要で受診いただけます。土曜日の診察・手術も対応していますので、忙しい方にも通いやすい環境です。
※西宮敬愛会病院 低侵襲治療部門 COKU外科部門では、鼠径ヘルニア(脱腸)や胆のう疾患に対して傷の小さな腹腔鏡手術を中心に行っています。鼠径ヘルニア手術では日帰りか短期入院かを選択いただけます。また土曜日の診察・手術も行っています。足の付け根のしこりや膨らみが気になる方はご相談ください。紹介状不要で受診いただけます。当院のホームページはこちらです。

「足のつけ根のふくらみは、もしかしたら鼠径(そけい)ヘルニア?」と心当たりがあっても、痛みなど他の症状がないからとそのままにしていないでしょうか?
鼠径ヘルニアについてよくわからないから、年のせいだから、と違和感を放置していると、重症化する恐れもあるため注意が必要です。
この記事では鼠径ヘルニアが発症しやすい年齢だけでなく、種類や原因、治療法なども詳しく解説します。外鼠径ヘルニアや内鼠径ヘルニアの違いについて知りたい方も、ぜひ参考にしてください。
ヘルニアとは、お腹の中の腸や脂肪が、本来の位置から外に飛び出してしまう状態で、いわゆる「脱腸」とも呼ばれています。なかでも下腹部の足のつけ根に起こるものが「鼠径(そけい)ヘルニア」です。全年齢で起こりえますが、年齢や性別によって発症しやすさや種類に違いがあります。ここでは、発症しやすい年齢や男女差について解説します。
鼠径ヘルニアは、乳児期と中高年以降に発症しやすい病気です。乳児では、生まれる前に形成される腹膜の通り道が出生後も閉じずに残ってしまうという先天的な原因で、腸などの臓器がそこから飛び出してしまいます。鼠径ヘルニアは小児の外科手術で最も多い病気のひとつです。
一方、成人では、加齢によって下腹部の筋肉や筋膜と呼ばれる組織のゆるみ、咳や便秘などでお腹に強い力がかかるなどの要因が重なると、鼠径部にすき間ができて発症しやすくなります。
厚生労働省の統計によると、鼠径ヘルニアの手術を受けた人の約9割が15歳以上で、特に65〜84歳の中高年層に多く見られます。乳児期にも比較的多い病気ではありますが、統計的には中高年に最も多く、年齢を重ねるほど注意が必要です。
下腹部や足の付け根に違和感がある場合は、早めに医療機関を受診しましょう。
鼠径ヘルニアは特に中高年の男性に多く、厚生労働省の統計によると手術を受けた人の約85%が男性、15%が女性です。男女で発症のしやすさに違いがあるだけでなく、かかりやすいヘルニアの種類にも差があります。
男性で多く見られるタイプは、下腹部のあたりから腸が出る「外鼠径(がいそけい)ヘルニア」や「内鼠径(ないそけい)ヘルニア」です。一方、女性ではこれらに加えて、年齢とともに「大腿(だいたい)ヘルニア」と呼ばれる太もものつけ根の深い部分に起こるタイプが増える傾向があります。
また、20-40代の若い女性では、子供の頃のヘルニアが再発するケースが多くあります。また鼠径ヘルニアの類似疾患として扱われますNuck管水腫では、子宮内膜症が合併すると、月経周期に合わせて大きさの変化するしこりを触れることもあります。さらに、飛び出た腸が戻らなくなる「嵌頓(かんとん)」のリスクが高い大腿ヘルニアは、やせ型で出産経験の多い女性に多いといわれているのです。
このように、性別や年齢によって注意すべき点が異なるため、下腹部や足のつけ根がふくらんでいるなどの症状に気づいた場合は、早めに医療機関へ相談することが大切です。

鼠径ヘルニアはどの部分に発症するかによって、3種類に分類されています。主な鼠径ヘルニアの種類は以下のとおりです。
これらは、性別や年齢によって発症しやすさが異なるのが特徴です。ここでは鼠径ヘルニアの中でもよくみられる「外鼠径ヘルニア」と「内鼠径ヘルニア」の違いについて詳しく見ていきましょう。
外鼠径ヘルニアは、鼠径ヘルニアのなかでも特に若年層に多く見られ、その多くは先天的な原因によって起こるとされています。腸などが飛び出すことによって、下腹部の足の付け根あたりにふくらみや違和感が現れます。
主な原因は生まれる前にできたお腹の通り道が、出生後も閉じずに残ってしまうことです。男児の場合、胎児期に精巣が陰嚢(いんのう)へ降りる際、お腹の膜が一緒に引き伸ばされ「腹膜鞘状突起(ふくまくしょうじょうとっき)」という管状の構造ができます。通常は出生前に閉じますが、閉じずに残ると、腹圧がかかったときに腸などが入り込み、鼠径ヘルニアが起こるのです。
女児でも同じように、お腹の膜が大陰唇まで伸びた「ヌック管(ヌックかん)」という通り道が閉じないまま残ることで、ヘルニアが発生することがあります。
若年層に起こる鼠径ヘルニアの多くは、このように先天的な体の構造に起因しています。
一方、大人になってから発症する場合は、スポーツや重い物を持ち上げる力仕事など、お腹に強い力がかかる生活習慣が引き金になるため、注意が必要です。
鼠径ヘルニアは中高年に多い病気と思われがちですが、このように乳児や若い世代でもみられることがあります。
内鼠径ヘルニアは、年齢を重ねた中高年に多く見られるタイプの鼠径ヘルニアです。加齢によりお腹の筋肉や組織のゆるみによって足のつけ根(鼠径部)にすき間ができることが主な原因です。すき間から腸の一部が押し出され、外鼠径ヘルニアと同様にふくらみや違和感などの症状が現れます。
外鼠径ヘルニアが主に生まれつきの構造によって起こるのに対し、内鼠径ヘルニアは主に加齢や生活習慣が引き金となる、後天的な鼠径ヘルニアといえるでしょう。
外鼠径ヘルニアは、鼠径ヘルニアの中でも最も多く見られるタイプです。特に男性や若年層に多い傾向があります。ここでは、外鼠径ヘルニアにはどのような症状が現れるのか、また発症しやすい人の特徴について詳しく解説します。
外鼠径ヘルニアの主な症状は下腹部の足のつけ根付近にできる、やわらかいふくらみです。このふくらみは、立っているときやお腹に力を入れたときに目立ち、横になると小さくなる、あるいは消えることがあります。
初期はあまり目立たず、指でふくらみを押すと引っ込むこともありますが、進行するとふくらみが大きくなり、重さや張りを感じるようになります。
ふくらみが硬くなってきた、押しても戻らない、痛みをともなうといった場合は、緊急性の高い状態に移行している可能性もあるため、早めに医療機関を受診しましょう。
男性は解剖学的な構造上、女性よりも外鼠径ヘルニアが起こりやすいといわれています。乳児に見られる生まれつきの外鼠径ヘルニアも男性に多く見られます。
他に、以下のような職業や生活習慣がある方はお腹に強い圧力がかかりやすいため、発症リスクが高まります。
ただし、外鼠径ヘルニアは男性に多いものの、女性でも筋肉の弱さや妊娠・出産の影響により発症することがあるため、性別にかかわらず注意が必要です。
内鼠径ヘルニアは、鼠径部のやや内側にあるすき間から腸などが押し出されて起こるタイプのヘルニアです。加齢や筋力の低下などが関係しており、中高年以降に多くみられるのが特徴です。ここでは具体的な症状と、発症しやすい人の傾向について解説します。
内鼠径ヘルニアでは下腹部の足の付け根、内側寄りにふくらみや違和感が現れることが多く、外鼠径ヘルニアと似た症状が見られます。ふくらみは、立っているときや咳・くしゃみなどお腹に力が入ったときに目立ち、横になると小さくなる、または消えることもあります。
初期は自覚症状がほとんどありません。ただし、気づかないうちに進行し、中高年の方では筋力の低下や腹圧の上昇などが重なることで、ある日突然ふくらみが戻らなくなることもあります。違和感が続く、張りや重さを感じるといった症状がある場合は、放置せずに早めに医療機関を受診しましょう。
内鼠径ヘルニアは特に中高年に多くみられるタイプです。女性では内鼠径ヘルニアの発症はまれであるといわれています。
加齢により筋力が低下することで足のつけ根の内側にすき間ができやすくなるためです。外鼠径ヘルニアと同様に以下のような生活習慣がある方は発症リスクが高まります。
内鼠径ヘルニアは、先天的な要因ではなく加齢や生活習慣により発症リスクが高まります。
径ヘルニアは基本的に手術による治療が必要です。どのタイプのヘルニアでも治療法は変わらず、弱くなった部分を補強する手術がおこなわれます。
現在の鼠径ヘルニアの手術では、飛び出した腸などの臓器をお腹の中に戻したうえで、出口をメッシュで補強する方法が主流です。手術はアプローチの仕方によって大きく二つに分けられます。
「鼠径部切開法」は、太ももの付け根を約4〜6cm切開し、患部を直接確認しながら修復する方法です。局所麻酔での対応が可能で手術時間も比較的短く、費用も抑えられることが多い傾向にあります。
「腹腔鏡手術」は、お腹に5〜10mm程度の小さな穴を数ヵ所開けて腹腔鏡を挿入し、体の内側から修復する方法です。傷が小さく術後の痛みが少ないため、早期の社会復帰が期待できる点が特徴です。西宮敬愛会病院 低侵襲治療部門COKU鼠径ヘルニアセンターでは、へその部分に約2cmの穴を1ヵ所あけ、そこから腹腔鏡を挿入する「SILS-TEP法(単孔式腹腔鏡手術)」もおこなわれています。切開部を1ヵ所にとどめるため術後の傷跡が目立ちにくく、患者さまの負担が少ないとされる手術方法です。
鼠径ヘルニアの手術は病態や患部の大きさを考慮し、それぞれに合った手術法が選択されます。

鼠径ヘルニアは、生まれつきの体の構造によって若年層に発症することもあれば、加齢により筋肉が弱くなることで中高年に多く見られることもあります。赤ちゃんから高齢者まで幅広い年代で起こりうる病気です。
鼠径ヘルニアは自然に治ることはなく「下腹部や足のつけ根にふくらみがある」「立つと膨らんで、横になるとへこむ」といった症状がある場合は早めに医療機関を受診しましょう。痛みがないからと放置してしまうと、腸が戻らなくなり、緊急性の高い状態になることもあります。鼠径ヘルニアは、発症年齢やヘルニアの種類によって、最適な術式が異なることもあります。数多くの鼠径ヘルニア手術を手がけている西宮敬愛会病院 低侵襲治療部門COKU鼠径ヘルニアセンターでは、からだへの負担が少ない「単孔式腹腔鏡手術(SILS-TEP法)」をはじめ、患者さまの状態やご希望に合わせた術式をご提案しています。
手術が必要かどうかの判断や、ちょっとした違和感のご相談だけでも構いません。気になる症状があれば、どうぞお気軽にご相談ください。

鼠径ヘルニア(脱腸)とは、足の付け根の辺りの筋膜が弱くなっている部分から、腸などの内臓が皮膚の下に飛び出してしまう状態です。自然に治癒することはなく、根本的な治療には手術が必要なため、少しでも気になる症状があれば、早めに医療機関へ相談することが重要です。
西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、身体への負担を最小限に抑える低侵襲手術を専門におこなっており、伊丹市にお住いの方にもご来院いただいています。この記事では、伊丹市在住の方が当院で鼠径ヘルニア手術を受ける際のポイントや、伊丹市からのアクセス方法などについて詳しくご紹介します。
鼠径ヘルニアは「脱腸」とも呼ばれ、足の付け根(鼠径部)の筋膜や筋肉の隙間から、本来お腹の中にあるはずの腸などの臓器の一部が皮下に脱出してしまう状態を指します。鼠径部は何層もの筋肉や膜によって支えられているため腸が外に出ないようになっていますが、加齢や慢性的な咳、便秘、重い物を持ち上げるなどの原因で腹圧が高まり、筋膜に弱い部分ができると発症しやすくなります。
鼠径ヘルニアの症状としては、立位や腹圧がかかったときに足の付け根にやわらかい膨らみが現れ、仰向けに寝ると目立たなくなるのが特徴です。初期は痛みをともなわないことも多いのですが、進行すると引っ張られるような鈍い痛みや違和感が現れる場合があります。さらに、脱出した腸管が締め付けられて元に戻らなくなる「嵌頓(かんとん)」という状態になると、腸への血流が途絶えて壊死を起こし、重篤な症状を引き起こすことがあるので注意が必要です。鼠径ヘルニアは自然に治ることはなく、根本的な治療には外科的手術が必要です。
次のような症状があれば、鼠径ヘルニアかもしれません。セルフチェックをして気になる症状があれば、早めに専門の医療機関に相談することをおすすめします。
西宮敬愛会病院 COKU鼠径ヘルニアセンターには、当院のある西宮市内はもちろん、尼崎市や神戸市、続いて宝塚市、伊丹市からも多くの患者さまにご来院いただいております。伊丹市の阪急塚口駅から当院の最寄りの西宮北口駅へはアクセスが良く便利なこともあり、伊丹市の患者さまは7~8%を占めています。

西宮敬愛会病院 COKU鼠径ヘルニアセンターでは、伊丹市にお住まいの方にも安心してご来院いただけるよう、万全のサポート体制を整えております。ここでは、伊丹市からお越しの方が当院を利用しやすい5つのポイントをご紹介します。
西宮敬愛会病院 COKU鼠径ヘルニアセンターでは、鼠径ヘルニアなどの症状について、紹介状なしでも気軽に受診していただけます。初めての方でも安心してお越しいただけるよう、患者さまお一人おひとりのお話を丁寧にお伺いし、身体への負担をできる限り抑えた治療をご提案しています。「もしかしたら鼠径ヘルニアかもしれないけれど、はっきりわからない」「ちょっと気になる違和感がある」といった段階でも、まずはご相談ください。
西宮敬愛会病院 COKU鼠径ヘルニアセンターでは、鼠径ヘルニア(脱腸)の手術において、術前検査で特に問題がない場合は、患者さまのご都合やライフスタイルに合わせて、日帰り手術か短期入院手術を選択していただけます。お仕事やご家庭の事情で長期の入院が難しい方にも治療を受けていただけるよう、日帰り手術を選びやすい体制を整えています。また、当初は日帰り手術をご希望された場合でも、術後の経過やご希望に応じて入院に切り替えることも可能です。なお、手術当日は麻酔などの影響によりお車の運転ができません。そのため、遠方からお車でお越しになる方やご不安のある方には、一泊の入院をおすすめしています。
西宮敬愛会病院 COKU鼠径ヘルニアセンターでは、患者さまの身体的・精神的負担を考慮して、先進的な低侵襲外科治療に取り組んでいます。特に鼠径ヘルニアなどの外科的良性疾患に対しては、身体へのダメージを軽減する腹腔鏡手術を取り入れています。傷口を小さくとどめることで術後の痛みを軽減し、社会復帰までの期間を短縮できる点がメリットです。
また、当院ではお腹に1ヵ所だけ小さな孔を開けて手術器具を操作する「単孔式腹腔鏡手術(SILS)」を導入し、より目立ちにくい創部での治療を追求し、患者さまのQOL(生活の質)向上にもつながる医療を心がけています。
西宮敬愛会病院 COKU鼠径ヘルニアセンターでは、診察の際に必ず立位でふくらみの有無を確認し、手で押して戻るか、あるいは寝ることで消失するかを丁寧に観察しています。また、必要に応じて術前評価の一環として、うつ伏せの姿勢でCT検査をおこない、より正確な診断を心がけています。診断は外科医による詳細な診察・画像読影に加え、放射線科医が肝臓・胆のう・腎臓など周辺臓器を幅広くチェックし、異常が疑われる場合は専門医療機関への紹介もおこなっています。
治療方針は、ヘルニアの種類、患者さまの全身状態や過去の病歴、ご希望などを総合的に考慮したうえで決定します。基本的には腹腔鏡手術(TEP法・TAPP法)を中心に実施しており、特にTEP法では、傷あとが目立ちにくい単孔式(SILS-TEP)も導入しています。
術前の準備から術中、術後の回復、そして外来通院まで、トータルでサポートをおこない、身体の不調だけでなく、不安な気持ちにも寄り添う診療を大切にしています。
西宮敬愛会病院 COKU鼠径ヘルニアセンターには消化器外科領域において、鼠径ヘルニアをはじめ、悪性・良性疾患の治療、腹腔鏡手術、ロボット手術、単孔式手術などの豊富な経験と資格を備えた医師が在籍しています。確かな知識と技術をもとに、患者さま一人ひとりの症状やライフスタイルに合わせた先進的な治療を提案しています。
西宮敬愛会病院COKUには伊丹市にお住まいの方も受診されています。ここでは、伊丹市から電車と車を利用しての当院へのアクセス方法をご紹介します。
≪最寄り駅≫
当院の最寄り駅は、西宮北口駅(阪急神戸線)です。続いては、阪神国道駅(阪急今津線)・西宮駅(JR神戸線)の順となっており3駅からお越しいただけます。
西宮北口駅:
西宮ガーデンズへ向かう東改札口を出て徒歩6~7分で到着します。途中の道は西宮ガーデンズの回廊で、多くが屋根のある道になっています。
阪神国道駅:
津門川に沿って11~12分ほど歩き、途中でJR神戸線の高架下をくぐります。阪神国道駅から阪急今津線で西宮北口へ移動するのも便利です。
西宮駅:
徒歩17分ほど歩きます。西宮駅から阪急バスを利用すると便利です。当院の目の前のバス停である「西宮営業所前」、もしくは「阪急西宮北口駅」で降車してください。
西宮市内線24系統 JR西宮駅→西宮営業所 約4分
西宮市内線16系統 JR西宮駅→阪急西宮北口駅 約7~8分
≪最寄り駅までのアクセス≫
・阪急伊丹線をご利用の場合
塚口駅で阪急神戸本線に乗り換え西宮北口駅で降車します。
塚口駅→西宮北口駅 約5分
・JR宝塚線をご利用の場合
尼崎駅で阪神本線特急に乗り換え西宮駅で降車します。
尼崎駅→西宮駅 6~8分
当院をご利用の方は、無料で駐車場をお使いいただけます。
西宮敬愛会病院COKUに来られた患者さまからは、さまざまなお声をいただいています。その一部をご紹介します。
鼠径ヘルニアは自然に治ることはなく、根本的に治療するためには手術が必要です。まだ痛みはないからといって放置すると、腸が締めつけられて血流が途絶える陥頓(かんとん)を引き起こす可能性があるため、できるだけ早めの相談が大切です。
西宮敬愛会病院 COKU鼠径ヘルニアセンターでは、鼠径ヘルニアや胆のう疾患などの外科的良性疾患に対して、腹腔鏡や内視鏡を活用した低侵襲手術を専門的におこなっています。経験豊富な医師が、先端の医療機器と高度な技術を駆使し、患者さまの体への負担を最小限に抑えた治療を提供しています。足の付け根の膨らみや違和感、不快感など、少しでも気になる症状があったら、お気軽に当院へご相談ください。

鼠径ヘルニアは、足の付け根の部分(鼠径部)の筋膜が弱くなり、そこから腸や内臓の一部が脱出してくる病態です。鼠径ヘルニアを根治するには手術が必要であり、技術と実績を有する専門医が在籍する病院を選ぶことが推奨されます。西宮敬愛会病院 低侵襲治療部門COKU鼠径ヘルニアセンターには、宝塚市在住の方も来院されています。本記事では、宝塚市から当院に通いやすい理由や、当院が提供する鼠径ヘルニア手術の特徴、アクセス方法などについて詳しくご紹介いたします。
こんな症状ありませんか?
このような症状がある場合、鼠径ヘルニアの可能性があります。鼠径ヘルニアを発症する割合は、海外の論文によると、生涯を通して男性が約27%、女性が約3%といわれており、男性の約3人~4人に1人はかかっているのです。鼠径ヘルニアは、誰もが発症する可能性があるため、鼠径ヘルニアが疑われる症状に気付いたら、できるだけ早期に専門の医療機関に相談することが大切です。
西宮敬愛会病院・低侵襲治療部門COKU鼠径ヘルニアセンターには、当院のある西宮市をはじめ、隣接する尼崎市からも多くの患者さまにご来院いただいておりますが、阪急今津線で西宮と直結している宝塚市からも、全体の約10〜15%の患者さまがお越しくださっています。

西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、どなたでも安心して受診いただけるよう、各種サポート体制を整え、患者さまに寄り添った医療の提供を心がけています。今回は、宝塚市にお住まいの方が、当院を受診しやすいポイントについてご紹介します。
西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、鼠径ヘルニアに関する診察や治療を、紹介状をお持ちでない方でも受けていただけます。初診の方でも安心してお越しいただけるよう、患者さま一人ひとりのお悩みに真摯に向き合い、わかりやすい説明や診療をおこなっております。精密検査や専門的な診断、セカンドオピニオンのご希望にも柔軟に対応していますので、小さな不安でも遠慮なくご相談ください。
西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、鼠径ヘルニアをはじめとする外科的な良性疾患に対し、患者さまの負担を可能な限り軽減する低侵襲手術を積極的に取り入れています。特に、体へのダメージが少なく術後の回復も早い腹腔鏡手術を主軸とし、安全性と確実性を追求した治療を提供しています。
また、当センターでは、より一層の低侵襲化を図るため、「単孔式腹腔鏡手術」にも対応しています。この方法は腹部に小さな1つの切開を加えて手術をおこなうもので、従来よりも傷跡が目立ちにくく、術後の痛みや違和感を抑えられるのが特長です。患者さまが安心して日常生活に復帰できるよう、体に優しい治療環境の整備に努めています。
鼠径ヘルニアの診断は、「正しく見極める」ことが重要です。この疾患は立っている時に足の付け根が膨らみ、横になるとへこむという特徴があるため、当院では立位での観察を必ずおこない、膨らみの状態や触診による反応を丁寧に確認します。診察の次のステップとして、より詳細な診断が必要な場合には、腹臥位(ふくがい)でのCT検査を実施します。この体勢での撮影は、従来の方法よりもヘルニアの位置関係を鮮明に映し出すことができ、外鼠径ヘルニアか内鼠径ヘルニアかの判別にも有効です。
CT画像は外科医に加え、放射線科専門医も肝臓、胆嚢、腎臓などの臓器にも異常がないかを確認します。もし他の疾患が疑われる場合には、適切な医療機関への紹介もおこなう体制を整えています。
また、手術の質を高め、患者さまへの負担を抑えた先進的な低侵襲治療をおこなうために、先進的な腹腔鏡手術システムや高周波手術装置、麻酔システムなど、総合病院と同等の機器・設備を整えているのも当院の特徴です。消化器外科領域において豊富な経験と高度な資格を有する医師が手術を担当し、「腹腔鏡手術(単孔式TEP法、TAPP法)にも対応しております。
西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、鼠径ヘルニア(脱腸)の手術に際し、患者さま一人ひとりの生活環境やご希望に応じて、日帰り手術と短期入院のいずれかをお選びいただけます。日帰り手術には、早期の社会復帰や早期に離床することによる深部静脈血栓症の予防、術後認知機能障害を回避するなどのメリットがあります。また、「仕事の都合で長期の休みが取れない」「育児中なので、なるべく早く自宅に戻りたい」といった理由から、日帰り手術を選ばれる方も多くいらっしゃいます。
一方で、「術後は病院で過ごしたい」「手術当日はそのままゆっくり過ごしたい」という理由から、入院をご希望される方にもしっかり対応しております。
なお、当初は日帰り手術を予定していた場合でも、手術後の体調や回復具合によっては、医師の判断のもと柔軟に入院へ切り替えることも可能です。不安な点があればどうぞお気軽にご相談ください。
西宮敬愛会病院COKUには宝塚市在住の方も多く受診されています。ここでは、電車と車を利用しての当院へのアクセスをご紹介します。
≪最寄り駅≫
当院の最寄り駅は、西宮北口駅です。東改札口を出て、右手方向に進み、ガーデンズゲートを通り抜け、阪急西宮ガーデンズ方面へ進みます。途中の道は西宮ガーデンズの回廊で、多くが屋根のある道になっています。ガーデンズ入り口の手前を右に曲がって、通路を進み、歩道橋を降りてまっすぐ進むと、左手に当院が見えます。徒歩6~7分で到着します。
≪最寄り駅までのアクセス≫
阪急今津線を利用し西宮北口駅までお越しください。阪急今津線は、宝塚駅から西宮北口駅まで直通で運行しており14分ほどで到着します。乗換の必要はありません。
※当院をご利用の方は、無料で駐車場をお使いいただけます。
西宮敬愛会病院COKUでは、できる限り心地よく来院していただけるよう、スタッフ一同、施設内の清潔保持はもちろん、一つひとつの対応にも細やかな配慮を心がけています。当院をご利用いただいた方々からは、施設の雰囲気やスタッフの対応について、たくさんのご意見・ご感想を頂戴しております。ここでは、その一部をご紹介いたします。
鼠径ヘルニアは、発症初期には痛みがなかったり、飛び出した部分を指で押すと引っ込むため、つい放置してしまう方も少なくありません。しかし、この病気は自然に回復することはなく、根本的に治すには手術が必要です。特に注意すべきなのが「陥頓(かんとん)」という重篤な状態です。陥頓が生じると、腸の血流が途絶えることで急激な症状が現れます。強い腹痛に加え、吐き気や嘔吐をともなうことがあり、腸閉塞を引き起こす可能性もあります。このような状態は放置できず、迅速な対応が求められるため、緊急手術が必要になることがあります。
もし、足の付け根周辺にこれまでにない膨らみや違和感があった場合には、自己判断せず、早めに医療機関を受診することが大切です。


西宮敬愛会病院 COKU 鼠径ヘルニアセンターには、鼠径ヘルニアの治療や手術のため、尼崎市在住の方も多く受診されています。尼崎市から当院を受診しやすいポイントやアクセスについて詳しく解説します。
鼠径ヘルニア(脱腸)を発症すると、自然に治癒することはなく、根本的な治療には手術が必要です。放置すると症状が悪化し、重篤な状態になるおそれがあるため、気になる症状があれば、早めに医療機関へ相談することが大切です。西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、身体の負担をできる限り抑える低侵襲治療をおこなっており、病院のある西宮市以外に、尼崎市からも多くの患者さまが受診されています。この記事では尼崎市在住の方が鼠径ヘルニア手術を当院で受けていただく際のポイントや尼崎市からのアクセスなどについてご紹介いたします。
鼠径ヘルニアは、一般的に「脱腸」として知られています。足の付け根(鼠径部)の筋膜が弱くなることで、お腹の中にあるはずの腸などの臓器の一部が皮膚の下に脱出してしまう状態です。もし、次のような身体の変化や違和感に気づいたら、鼠径ヘルニアの可能性が考えられます。
西宮敬愛会病院 COKU 鼠径ヘルニアセンターには、当院のある西宮市内はもちろん、隣接する尼崎市からも多くの患者さまにご来院いただいております。なかでも、約4人に1人(約25%)は尼崎市在住の方です。また、近隣のクリニックからのご紹介も多く、専門的な診療や手術をご希望される患者さまに幅広く対応しています。

西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、尼崎市からお越しの患者さまにも安心して受診していただけるよう、サポート体制を整えております。初めての病院で不安なお気持ちに寄り添いながら、スムーズにご来院・ご相談いただけるよう努めております。ここでは、尼崎市在住の方が当院を受診しやすい理由やサポートのポイントをご紹介いたします。
西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、鼠径ヘルニアをはじめとする症状について、紹介状がなくても受診していただけます。「鼠径ヘルニアかわからないけれど、気になる症状がある」といった段階でもご相談可能です。また、専門的な検査や診断をご希望の方や、セカンドオピニオンにも対応しております。患者さま一人ひとりの状態やお悩みを丁寧に伺い、負担の少ない治療と、きめ細やかな医療の提供を心がけておりますので、どんな小さなことでも、まずはご相談ください。
西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、患者さまの身体的負担を軽減し、早期の社会復帰をサポートするため、低侵襲外科治療の実践に力を注いでいます。特に、鼠径ヘルニアなどの外科的良性疾患に対しては、腹腔鏡手術を中心とした治療をおこなっており、従来の開腹手術に比べて傷が小さく、回復も早いのが特徴です。
さらに当院では、腹部に1つの小さな孔を開けて手術器具を挿入する「単孔式腹腔鏡手術」も積極的に採用しています。より小さな創部で治療をおこなうことで、術後の痛みや傷跡を最小限に抑え、患者さまの生活への影響を軽減することを心がけています。
鼠径ヘルニアは、立っていると足の付け根がぽっこりと膨らみ、横になると自然に戻るのが特徴です。西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、こうした典型的な症状を見逃さないため、診察時には必ず立位で膨らみを確認し、手で押して戻るか、寝ることで戻るかを丁寧に観察しています。さらに、術前の正確な診断のために、必要に応じて腹臥位(ふくがい)のCT検査を実施しています。
診断は、外科医による鼠径部の読影に加えて、放射線科医が肝臓・胆のう・腎臓などの臓器も詳細に確認し、異常が疑われる場合は専門機関をご紹介しています。治療では、ヘルニアの種類や患者さまの全身状態・既往歴、ご希望を総合的に考慮し、適切な手術方法を選択しています。基本的には腹腔鏡手術(TEP法・TAPP法)を中心におこなっており、特にTEP法では傷口が目立ちにくい単孔式TEP法(SILS-TEP)も導入しています。ただし、全身麻酔が難しい方や、前立腺手術の既往がある方などには、鼠径部切開法をご提案する場合もあります。いずれの術式においても、消化器外科領域で豊富な経験と高度な専門資格を持つ医師が担当します。
西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、鼠径ヘルニア(脱腸)の手術において、日帰りまたは短期入院による手術に対応しています。お仕事の都合やご家庭の事情などにより長期入院が難しい方にもご利用いただけるよう、日帰り手術を受けやすい体制を整備しており、日帰りの予定で、術後に入院への変更をご希望される場合にも、柔軟に対応しております。忙しい日常のなかでも無理なく治療を受けていただけるよう、患者さまのライフスタイルに合わせた選択肢を用意しています。
西宮敬愛会病院 COKU 鼠径ヘルニアセンターには尼崎市の方も多く受診されています。ここでは、電車と車を利用しての当院へのアクセス方法をご紹介します。
≪最寄り駅≫
当院の最寄り駅は、西宮北口駅(阪急神戸線)・阪神国道駅(阪急今津線)・西宮駅(JR神戸線)の3駅です。
西宮北口駅:
西宮ガーデンズへ向かう東改札口を出て徒歩6~7分で到着します。途中の道は西宮ガーデンズの回廊で、多くが屋根のある道になっています。
阪神国道駅:
津門川に沿って11~12分ほど歩き、途中でJR神戸線の高架下をくぐります。阪神国道駅から阪急今津線で西宮北口へ移動するのも便利です。
西宮駅:
徒歩17分ほど歩きます。西宮駅から阪急バスを利用すると便利です。当院の目の前のバス停である「西宮営業所前」、もしくは「阪急西宮北口駅」で降車してください。
西宮市内線24系統 JR西宮駅→西宮営業所 約4分
西宮市内線16系統 JR西宮駅→阪急西宮北口駅 約7~8分
≪最寄り駅までのアクセス≫
・阪急神戸線をご利用の場合
武庫之荘駅や塚口駅から乗車し、西宮北口駅で降車します。
・JR神戸線をご利用の場合
尼崎駅や立花駅から乗車し、西宮駅で降車します。
・阪神電車をご利用の場合
今津駅から阪急今津線 今津駅に乗り換え、西宮北口駅、あるいは阪神国道駅で降車します。
1.尼崎市内から国道2号線や43号線を西に進みます。
2.西宮市内に入ったら、北方向へ進み、西宮北口駅を目指します。
西宮カーデンズの南西角の高松南交差点を南に進むと、左手が当院になります。当院をご利用の方は、無料で駐車場をお使いいただけます。
西宮敬愛会病院COKUでは、患者さまに快適に来院していただけるよう、細やかな配慮を大切にしています。患者さまからは、さまざまなお声をいただいていますので、その一部をご紹介します。

鼠径ヘルニアの手術を検討されている方のなかには、不安や疑問をお持ちの方もいらっしゃるかと思います。ここでは、鼠径ヘルニア手術に関して、よく寄せられる質問をご紹介いたします。
・どのぐらいで日常生活に戻れますか?
日常生活については、手術当日から普段通りにしていただいてかまいません。鼠径ヘルニアの手術後、手術部位の腫れや炎症が落ち着くまで約2週間かかりますので、術後2週間は腹部に負担がかかる激しい運動や長時間のスポーツは避けてください。2週間ほど経って、手術した部分の違和感がなくなれば、軽い運動から徐々に再開していただけます。
ただし、術後の回復具合には個人差があります。ご自身の判断で無理はなさらず、何か気になることやご不明な点がありましたら、診察の際に遠慮なくご質問ください。
・日帰りか入院か選べますか?
当院では日帰り手術と入院手術の両方に対応しております。術前検査で特に問題がない場合は、どちらかご希望の方法をお選びいただけます。ただし、持病のある方や術後の経過によっては、医師の判断により入院をおすすめすることがあります。日帰りをご希望された場合でも、術後の状態に応じて入院へ切り替えることも可能ですのでご安心ください。
また、手術当日はお車の運転ができませんので、お車で遠方からお越しの方には一泊の入院をおすすめしております。なお、当院では基本的に手術当日にご来院いただき手術をおこないます。そのため、朝の飲食・服薬の管理など、患者さまのご協力が必要となりますが、術前にご案内いたしますのでご安心ください。
・鼠径ヘルニアが再発することはありますか?
鼠径ヘルニア手術後、再発するケースは2〜3%とされていますが、重度の症例を除いた一般的なケースでは1%未満とも考えられています。ただし、鼠径ヘルニアを経験されている方は、重い荷物を扱う仕事をしている、慢性的に咳をしている、排便時にいきむことが多いなど、再発のリスク要因を抱えているため注意が必要です。
西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、鼠径ヘルニアや胆のう疾患などの外科的良性疾患に対し、腹腔鏡手術や内視鏡などを用いた低侵襲外科治療を専門的におこなっています。消化器外科領域において豊富な経験と知識を持つ医師が、先端の医療機器と高度な技術を駆使し、患者さまの負担をできる限り軽減する治療を目指しています。「足のつけ根に膨らみがある」「鼠径部につっぱり感がある」などの症状は、鼠径ヘルニアの可能性があります。鼠径ヘルニアは放置すると重症化するおそれがあるため、早期の受診と適切な治療が重要です。気になる症状がある場合は、いつでもご相談ください。
鼠径ヘルニアの手術後にメッシュがずれる?鼠径ヘルニアの再発につながるメッシュのずれの原因と注意点、ずれないための対策について解説。鼠径ヘルニアの病院選び方のポイントもお伝えします。
鼠径ヘルニアという病気は、お腹の底を構成する組織である筋膜などが弱くなって一部に穴があき、そこから腸や脂肪が飛び出してしまうことで起こります。
一度鼠径ヘルニアになると、自然に治ることはなく、外科手術で筋膜にあいた穴をメッシュ(人工的な網のシート)で覆い、修復する治療が必要です。
鼠径ヘルニアで使用するメッシュは通常ずれてしまうことはありませんが、術後の過ごし方によっては、ずれてしまう可能性があります。今回は、鼠径ヘルニアの手術を受ける方のために、術後にメッシュがずれる原因とずれないための対策について解説します。
現在、鼠径ヘルニアに対する治療法としては、鼠径部全体に合成繊維で作られたメッシュをあてがい、ヘルニアの穴とともに覆う方法が主流になっています。“メッシュ”とは、人工的な網目のシートのことです。
鼠径ヘルニアの手術の中には、「組織縫合法」といって、メッシュを使用せず、ヘルニアの穴の周辺の組織を縫い合わせて穴を閉じる方法もあります。しかし、メッシュを使う方法に比べ、術後の痛みが強いことや、再発リスクが高いことから、“メッシュを使用しない方が良い”と医師が判断した場合を除いて、現在ではあまりおこなわれていません。
衣類の穴を修繕する様子をイメージしてみてください。ある程度の大きさの穴があいてしまった場合、針と糸で周りの生地を寄せても、ひきつれたり、また穴があいたりしやすくなります。この問題を解消するために開発されたのが、穴の部分に新しいメッシュシートをパッチして、穴を修復する方法です。 81か国1014人の外科医を対象に、2023年に実施したアンケート調査では、98%の外科医がメッシュを使用した手術を実施しています。日本においても、95%以上でメッシュを使用した手術を選択しており、国内外共に、メッシュによる治療は広く普及しています。
鼠径ヘルニアの手術で使用するメッシュは、主にメッシュの質量別に、Light weight mesh(軽量メッシュ:50g/m2以下)とHeavy weight mesh(標準メッシュ:70g/m2以上)の2つのタイプに大別されます。メッシュの形状や大きさは、各社メーカーによって異なり、平坦なシート型のメッシュや形状記憶型のメッシュなどのバリエーションがあります。
鼠径ヘルニアの術後の再発を抑えるためには、患者さんの状態にあったメッシュを選択することが非常に大切です。
西宮敬愛会病院 低侵襲治療部門COKUでは、ひとりひとりの患者さんの状態や手術法に対応できるよう、さまざまなメッシュを用意しています。鼠径ヘルニアの手術にあたっては、最新の鼠径ヘルニアの国際ガイドラインの指針をもとに、最適なメッシュを選択します。
| アプローチ方法 | メッシュの大分類(質量) | |
| 鼠径部切開法(Lichtenstein法) | 軽量メッシュ:50g/m2以下 (国際ガイドライン推奨) | |
| 腹腔鏡 | 単孔式TEP法 (筋層と腹膜の間からアプローチ) | 標準メッシュ:70g/m2以上 (国際ガイドライン推奨) |
| TAPP法 (腹腔内からアプローチ) |

メッシュはポリプロピレンやポリエステルといった合成繊維でできており、これらの素材は生体適合性が高く、拒絶反応を起こしにくいため、数十年前から手術用の縫合糸などに活用されています。また、これらの素材は、体内で分解されることはなく、時間の経過とともに脆くなる心配もありません。また、メッシュの強度もしっかりしているため、手で破こうとしても簡単に破けるものではなく、術後の腹圧などでメッシュが破れることもありません。
鼠径ヘルニアの手術後に気を付けなくてはならないのは、メッシュがずれてしまうことです。鼠径ヘルニアの治療で使用されるメッシュは、体内に固定されて安定するまでには、手術後約1週間から1ヵ月かかります。そのため、術直後の過ごし方によっては、ごくまれにメッシュがずれてしまい、ヘルニアを再発してしまうことがあります。このような失敗を防ぐために、手術直後のメッシュの状態や、メッシュがずれる原因、メッシュがずれるリスクを減らすポイントについて知っておきましょう。
メッシュを使ったヘルニア手術では、お腹の壁の中にメッシュを“留置する”イメージです。ただし、メッシュを留置するだけではなく、患者さん自身の身体が傷を治そうとする力を利用して、最終的にメッシュを固定します。
どういうことかというと、外科手術の後、私たちのからだは、傷を修復するためのしくみが活発になります。メッシュは、細かい網目状の構造をしているため、修復過程で、網目の隙間に肉芽(にくげ)が徐々に盛り上がって癒着が起こります。これにより、メッシュと繊維状の組織が一体化し、あたかも一枚の膜のようになることで、最終的に固定されます。術後にメッシュと自分の組織の癒着が順調に進み、固定された状態で安定すると、簡単に外れることはありません。
ただし、メッシュが固定されるまでは時間がかかるため、場合によっては“タッカー(ホッチキスのようなもの)”で軽く固定しておくこともあります。当院では、タッカーも吸収性の素材を使用し、患者さんへの負担を軽減しています。
また、コヴィディエン社のプログリップというメッシュは、組織と接する面に吸収性の“マイクログリップ”というマジックテープのようなザラザラした突起がついていて、一時的に固定することができます。
術直後にメッシュがずれてしまう主な原因は、メッシュが完全に固定していない期間に、重い荷物を持ち上げる、腹筋運動をする、排便のために強くいきむ、などお腹に圧力がかかる動作をした場合です。
一方、手術から時間が経っていても、稀にメッシュがずれてしまうケースもあります。例えば、大きな体重変化がその原因のひとつです。メッシュは固定されていても、腹壁の筋肉の厚み自体が薄くなったり、脂肪が急激に増えたり減ったりすることで、メッシュの位置そのものが、ヘルニアの部分からずれてしまうことがあります。また慢性便秘や持続的な咳などによって、メッシュがずれることがあります。
メッシュが固定されるまでは、約1週間から最長で1ヵ月程度かかることを考慮し、術直後はお腹に力がかかるような動作を避けることで、メッシュがずれるリスクを減らすことができます。西宮敬愛会病院 低侵襲治療部門COKUでは、通常術後2週間は長時間の運動や筋肉トレーニングをしないように指導しています。ただし、巨大なヘルニアの場合は少し長くお伝えしたり、逆に小さなヘルニアの場合は、症状が落ち着いた時点で、運動再開が可能とお伝えしたりすることもあります。患者さんによって、当然経過が異なりますので、運動再開時期については術後の外来で相談していきます。
その他、喘息やアレルギーなど、咳が連続する持病がある方や、慢性便秘の方は、治療をしっかりとおこない、咳や排便の際のいきみを回避することも大切です。また、メッシュが固定された後も体重管理に気を付け、極端に太ったりやせたりしないようにすることも大切です。

鼠径ヘルニアという病名を聞いてピンとくる方は少ないかもしれませんが、「脱腸」という名前なら聞いたことのある方も多いと思います。この病気は、脚の付け根にポッコリとしたふくらみができるのが特徴ですが、それ以外のことはあまり知られていないのではないでしょうか。しかし、鼠径ヘルニアの手術数は虫垂炎(盲腸)や胆石よりも多く、特に男性では約3割~4割の方が一生のうち一度は鼠径ヘルニアになるといわれています。
この記事では鼠径ヘルニアの種類や症状を紹介するとともに、気になる症状がある方必見の検査や治療法についても初心者向けにポイントを絞って解説します。

太ももの付け根から腰骨に向かう、いわゆるビキニラインにあたる部分を鼠径部といいますが、このあたりにできるピンポン球のようなふくらみができるのが「鼠径ヘルニア」の特徴です。丸いふくらみの正体は皮膚の下に飛び出た腸などであり、俗に「脱腸」とも呼ばれます。中高年男性に多いのも大きな特徴で、実に男性の約3割~4割の方が生涯で一度は鼠径ヘルニアを経験するというデータがあるほどです。
鼠径ヘルニアは患部が股間のすぐ近くであることや、あまり痛みを感じないことなどから受診をためらう方が少なくありません。しかし、一度発症してしまうと自然に治ることのない病気であり、放っておくと内臓の壊死や腹膜炎などの合併症を引き起こして重症化する恐れがあります。
「ヘルニア」とは、臓器や体の組織などが本来あるべき場所から「脱出」している状態を指します。鼠径ヘルニアは腸などが皮膚の下に「脱出」して起こりますが、ヘルニアの位置によって3つのタイプに分類されます。
外鼠径ヘルニアとは、からだの中心線から少し離れた、体の外側寄りの鼠径部にあらわれるヘルニアです。鼠外鼠径ヘルニアでは、鼠径管のなかを通って腸などが出てくるのが特徴で、鼠径ヘルニアでもっとも多くみられるタイプで男性の方が発症しやすい傾向があります。
内鼠径ヘルニアは、外鼠径ヘルニアよりもからだの中心線に近い部分にあらわれます。鼠径管の中は通らずに、おなかの筋膜のほころびから腸などが飛び出てくるタイプです。主に中高年の男性に多くみられるのが特徴です。
太ももの付け根にある「大腿管」という血管や神経が通る管を通って、鼠径部の下側から腸などの臓器が飛び出してしまうのが大腿ヘルニアです。出産経験のある、やせ型で中年期以降の女性はこの病気のリスクが高いといわれています。大腿管はもともと細いため、ヘルニアになると飛び出した腸などが締め付けられて血流障害をおこし、重症化する恐れが高くなります。
鼠径ヘルニアの原因には先天性のものと後天的な要因によるものとがあります。先天性の鼠径ヘルニアは子どものうちに発症することが多く、性別や加齢が要因となる後天性の鼠径ヘルニアは中高年男性に発症しやすいといわれています。
子どもに多い先天的な鼠径ヘルニアは、母親の胎内にいるときに鼠径管などの管が袋状に変形してしまい、その中に内臓の一部が入り込むことで起こります。一方、中高年男性に多い後天的な鼠径ヘルニアは、もともと男性の鼠径管が弱いことに加え、加齢で筋肉や筋膜が衰えることで起こります。
鼠径ヘルニアの詳しい原因については以下の記事をご参照ください。
「鼠径ヘルニアは遺伝する?遺伝の確率と発症の要因、予防方法について」

初期の鼠径ヘルニアでは、丸いふくらみのほかは無症状のことも少なくありませんが、以下のような症状があらわれる場合があります。
ヘルニアの丸いふくらみは、初期のころには横になったり手で押したりすると引っ込みますが、立っているときやおなかに力を入れたときに再びあらわれます。しかし、時間が経つにつれて手で押しても引っ込まなくなり、さらに悪化すると飛び出した腸の一部が筋肉に締め付けられて血流障害を起こす「嵌頓(かんとん)」という状態に至る恐れがあります。嵌頓は激しい痛みをともない、腹膜炎や腸の壊死などを引き起こして生命にかかわる場合もあります。
以下の記事で鼠径ヘルニアの症状について詳しく解説していますので、ぜひご一読ください。
鼠径ヘルニアが疑われる場合は、医師による「問診」、ふくらみの状態を目視で確認する「視診」、手で触れてふくらみの状態を調べる「触診」などの検査で診断します。ただし、視診や触診で症状が確認できない場合や、ほかの病気が疑われる場合には、超音波検査やCT検査などの画像診断をおこないます。
詳しい鼠径ヘルニアの検査や診断方法については以下の記事をご参照ください。
鼠径ヘルニアはおなかの筋肉や筋膜のほころび(ヘルニア門)から腸などが飛び出でてしまう病気であり、治療にはヘルニア門をふさぐ手術が必要です。現在は医療用のメッシュシートでヘルニア門をふさぐ手術が主流となっていますが、この手術には主に腹腔鏡(内視鏡)を用いる「腹腔鏡手術」と、ふくらみの部分を切開する「鼠径部切開法」の2種類があります。また、腹腔鏡手術には、おなかに複数の穴をあける通常の手術法と、1ヵ所だけ穴をあける最新の手術法があります。
鼠径ヘルニアの手術については以下の記事で詳しく解説していますので、ぜひご一読ください。
鼠径ヘルニアはおなかの筋膜が弱くなってほころびができてしまい、そこから腸などが飛び出てしまう病気です。一度できたほころびは自然に治ることはなく、手術でふさぐことが唯一の治療法です。放っておくとヘルニアが大きくなったり、嵌頓(かんとん)を起こして重症化したりすることもあるため、できるだけ早い段階で医療機関を受診することが重要です。
鼠径ヘルニアの手術には腹腔鏡手術と鼠径部切開法がありますが、鼠径部切開法は患部を切開するため、痛みや術後の回復に時間がかかるといったデメリットがあります。切開法に対して、腹腔鏡による手術は痛みが少なく術後の回復も早いため、日帰りでもおこなえることが大きなメリットです。
数多くの鼠径ヘルニア手術を手がけている西宮敬愛会病院 低侵襲治療部門COKUでは、からだの負担が少ない最新の腹腔鏡手術「SILS-TEP法」を取り入れています。通常の腹腔鏡手術では腹部に3ヵ所の穴をあける必要があるのに対して、SILS-TEP法ではおへそに小さな穴を1ヵ所あけるだけで手術をすることが可能です。
SILS-TEP法は他の手術法に比べてからだへの負担が少なく、ヘルニアの再発率も極めて低い手術法ですが、医師には高度な技術が求められます。
西宮敬愛会病院 低侵襲治療部門COKUでは、高度な技術を習得した専門医が最新の腹腔鏡システムを使用して手術をおこなうことにより、患者さんに安心して治療を受けていただけます。また、患者さんのご要望に応じて、日帰りや短期入院も選択することも可能です。
鼠径ヘルニアは早めの治療がなにより重要です。鼠径部に異常を感じたら、1日も早く専門の医療機関を受診し、適切な治療を受けてください。

鼠径ヘルニア(脱腸)は、初期には痛みを感じない場合があり、放置する方が少なくありません。しかし、鼠径ヘルニアが悪化すると重篤な病気を引き起こす可能性があるため、手術による根本的な治療が必要です。鼠径ヘルニアの手術を受けるためには、技術と実績を有する専門医が在籍する病院を選ぶことが推奨されます。西宮敬愛会病院 COKU 鼠径ヘルニアセンターには、大阪方面からも患者さまが受診されています。この記事では、大阪在住の方が鼠径ヘルニアの治療や手術を当院で受けやすいポイントや大阪方面からのアクセスなどについてご紹介いたします。
鼠径ヘルニアは一般的に「脱腸」と呼ばれる病気です。鼠径ヘルニアは足の付け根(鼠径部)の筋膜が弱くなり、本来ならお腹の中にあるはずの腸などの内臓や腹膜の一部が鼠径部の皮膚の下に脱出してしまう状態です。鼠径ヘルニアが疑われる症状には、次のようなものがあります。
西宮敬愛会病院 COKU 鼠径ヘルニアセンターへは当院のある西宮市や隣接する尼崎市の方が多くいらっしゃいますが、大阪以東の地域からも全体の2割ほどの患者さまが受診されています。大阪市のみならず豊中市、茨木市、門真市、堺市の方、また、奈良市や生駒市、大津市と奈良県や滋賀県の患者さまも来院されています。

初めての病院を受診するときは不安になるものです。特に遠方からの受診となれば、その不安は一層大きくなるかもしれません。西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、大阪にお住まいの患者さまが、できる限り安心して受診していただけるように、さまざまなサポート体制を整えています。ここでは、大阪在住の患者さまが当院を受診しやすいポイントについてご紹介します。
西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、鼠径ヘルニアの診察や手術において、紹介状をお持ちでなくても受診していただけます。「気になる症状があるので、まずは確認してほしい」という場合やセカンドオピニオンにも対応しております。患者さま一人ひとりの状況を丁寧に把握し、きめ細やかな医療を提供できるよう努めております。
患者さまの負担を最小限に抑え、早期の社会復帰をサポートするため、西宮敬愛会病院 COKU 鼠径ヘルニアセンターは、可能な限り患者さまの身体の負担を軽減した低侵襲外科治療を追求しています。腹腔鏡手術では小さな傷口から手術器具を挿入するため、従来の開腹手術と比較して、傷跡が小さく、回復期間を短縮できます。また、腹部に一つの小さな孔を開けておこなう単孔式手術も積極的に採用しています。
鼠径ヘルニア(脱腸)の手術に関して、西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、患者さまのライフスタイルに合わせて日帰り手術または短期入院をお選びいただけます。お仕事などで多忙な方や、小さなお子さんがいらっしゃる方などは、日帰り手術を選ばれています。一方で、日帰り手術に不安を感じられる方や短期入院を希望される方もいらっしゃいます。日帰り手術を予定されていた場合でも、術後の状況によっては入院に切り替えることも可能ですので、ご遠慮なくご相談ください。
鼠径ヘルニアは、立位時に足の付け根が膨らみ、横になると引っ込むのが特徴のため、西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、診察時に必ず立位での膨らみを詳細に確認し、押すと戻るか、寝ると戻るかを注意深く観察いたします。術前の精密な診断には、腹臥位(ふくがい:うつ伏せ)でのCT検査を実施しています。高精度のCT画像により、外鼠径ヘルニアや内鼠径ヘルニアといったヘルニアの種類を正確に特定することができます。さらに、外科医による鼠径部の読影に加え、放射線科医が肝臓、胆のう、腎臓などの腹部臓器も詳細に確認し、何らかの疾患が疑われる場合には、適切な専門病院をご紹介いたします。
手術方法については、腹腔内に腹腔鏡を挿入しておこなう腹腔鏡手術(TAPP法・TEP法)を基本としています。TAPP法は、腹腔鏡で腹腔内から鼠径ヘルニアの穴を確認しながら鼠径ヘルニアの穴を閉鎖する方法です。TEP法は、腹腔内に入らずに、筋層と腹膜の間に腹腔鏡を挿入して、鼠径ヘルニアの穴まで到達して修復する方法で、当院では、切開(孔)が1つのみの単孔式TEP法(SILS-TEP)を中心におこなっていますが、鼠径ヘルニアの大きさやタイプによってはTAPP法でおこなうこともあります。また、全身麻酔が困難な場合や、前立腺手術の既往がある場合など、患者さまの状況によっては鼠径部を切開する鼠径部切開法をご提案することもあります。西宮敬愛会病院 COKU 鼠径ヘルニアセンターでは、ヘルニアの種類や患者さまの全身状態、既往歴などを総合的に考慮したうえで、患者さまのご希望も伺いながら手術方法を選択します。その上で、消化器外科領域において豊富な経験と高度な資格を有する医師が手術に対応します。
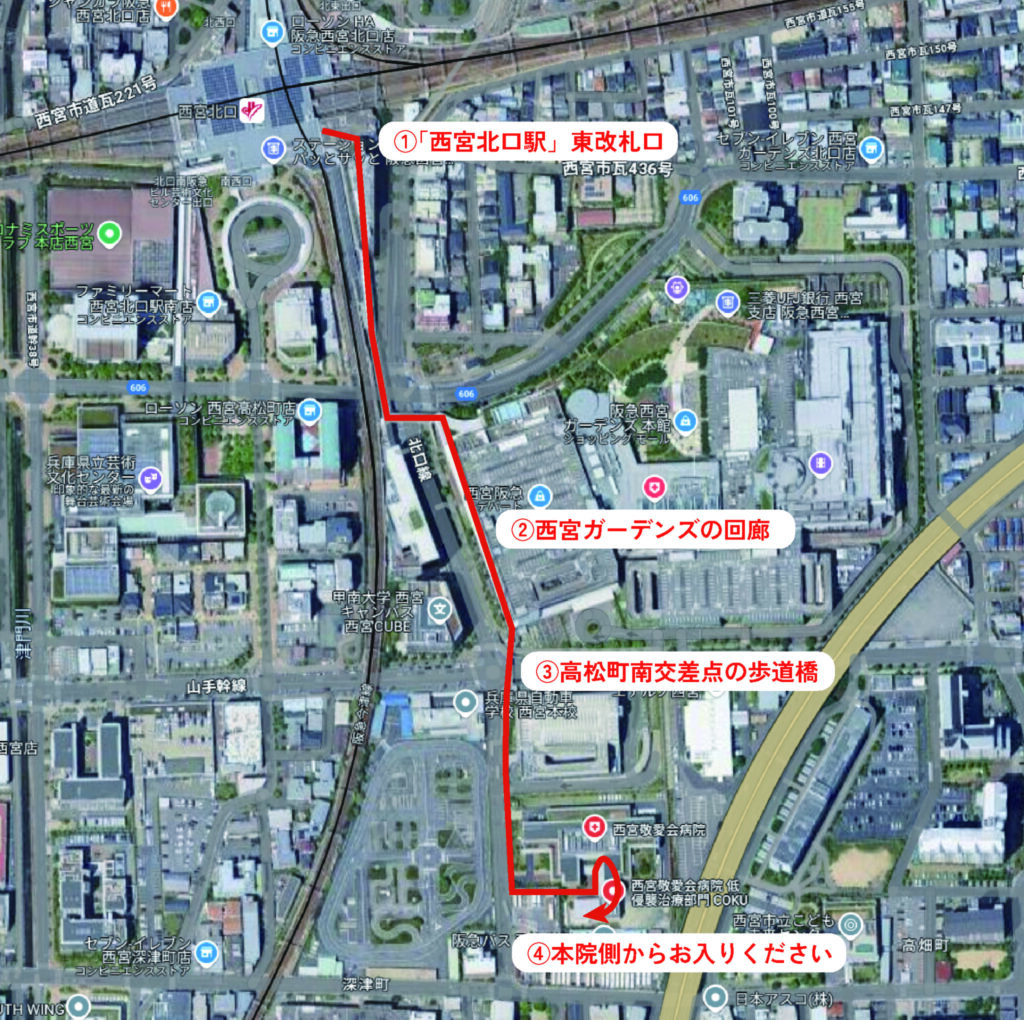
西宮敬愛会病院COKUには大阪からもアクセスしやすい場所に位置しており、大阪在住の方も受診されています。ここでは、電車と車を利用しての当院へのアクセスをご紹介します。
≪最寄り駅≫
当院の最寄り駅は、西宮北口駅(阪急神戸線)です。西宮ガーデンズへ向かう東改札口を出て徒歩6~7分で到着します。途中の道は西宮ガーデンズの回廊で、多くが屋根のある道になっています。
≪最寄り駅までのアクセス≫
大阪の中心駅である大阪駅(梅田駅)には、ほぼすべての路線が集中しています。大阪市内、東大阪市、八尾市、堺市など大阪駅より南や東にお住まいの方は、大阪駅(梅田駅)や東梅田駅に到着後、阪急神戸線に乗り換え、阪急梅田駅から西宮北口駅まで、特急で約12、急行では約15分、普通で約18分で到着します。
茨木市、摂津市、吹田市、豊中市など阪急京都線沿線にお住いの方は阪急神戸線の十三駅で乗り換え、特急では一駅で西宮北口駅にお越しいただけます。
阪急神戸線をご利用の場合、西宮北口駅は普通電車から特急電車までのすべての電車が停車します。
≪高速道路を利用する場合≫
≪一般道路を利用する場合≫
西宮カーデンズの南西角の高松南交差点を南に進むと、左手に当院が見えます。当院をご利用の方は、無料で駐車場をお使いいただけます。
西宮敬愛会病院COKUは、できる限り心地よく来院していただけるよう、さまざまな点に配慮しています。実際に当院をご利用いただいた方々からは、施設の雰囲気、予約の取りやすさ、そしてスタッフの対応などについて、多くのお声が寄せられています。ここでは、その一部をご紹介いたします。
鼠径ヘルニアの手術を受ける病院選びは、手術の結果や術後の生活の質を左右するため、実績や専門性、そしてアクセスなどを総合的に考慮して選ぶことが大切です。
特に重要なポイントとなるのは、実績と専門性です。鼠径ヘルニア手術の実績が豊富か、外科や消化器外科、麻酔科の専門医が在籍しているかなどを確認することをおすすめします。手術件数や手術方法の種類などの情報も参考にするとよいでしょう。またある程度、病院へのアクセスの良さも考慮するとよいかもしれません。
西宮敬愛会病院COKUは、消化器外科・内科領域において経験と資格を持つ医師が検査や手術を担当し、腹腔鏡手術や内視鏡治療をはじめとする先進的な治療を提供しています。電車のアクセスが良く、日帰り手術をご希望の方にも安心してご利用いただけるほか、遠方からお越しの方で日帰り手術に不安がある場合は短期入院も可能です。また、お車でお越しの場合でも、術後一泊していただくことで、翌日には運転してご帰宅いただけます。
鼠径ヘルニアになっても初期に痛みを感じないと、受診をためらって放置することがあります。鼠径ヘルニアは自然に治ることはなく、通常は手術が必要です。重症化すると脱腸した腸が戻らなくなる陥頓(かんとん)を引き起こすリスクがあるため、早めの治療が重要です。病院を選ぶ際は、鼠径ヘルニア手術の実績を有する医師が在籍しており、先進的な治療環境を備えていることを確認しましょう。
西宮敬愛会病院 COKU 鼠径ヘルニアセンターは、鼠径ヘルニアや胆のう疾患など、外科的良性疾患に対し、腹腔鏡手術や内視鏡を用いて、身体の負担の少ない低侵襲外科治療をおこなっています。消化器外科領域において、多くの経験や知識を有する医師が、先端の医療機器や技術を駆使し、患者さまの負担軽減を第一に考えた治療を目指しています。「足のつけ根に違和感がある」など鼠径ヘルニアを疑う症状がある方はもちろん、セカンドオピニオンにも対応しています。気になる症状がある方は、いつでもご相談ください。

太ももの付け根あたりにピンポン玉のようなふくらみができる鼠径(そけい)ヘルニア。脱腸とも呼ばれるこの病気は、一度発症すると自然治癒することはなく、治療するためには外科手術が必要です。
では、鼠径ヘルニアの症状に気付いた場合は、何科を受診すればよいのでしょうか。
今回は、鼠径ヘルニアを発症した時に受診すべき診療科や、受診すべきタイミングについて詳しく解説します。
鼠径(そけい)ヘルニアとは、「鼠径部」と呼ばれる太ももの付け根の筋膜の一部に穴が開き、本来腹腔内にある小腸や大腸などの組織が外に飛び出してしまう病気です。別名、「脱腸」と呼ばれることもあります。
鼠径部の皮膚のすぐ下に腸の一部が飛び出してくるので、柔らかくぽっこりしたふくらみができます。ごく軽度の鼠径ヘルニアでは、痛みなどの症状がともなわないことも多く、ふくらみの部分を手で押したり、仰向けで横になったりすると、お腹の中に戻っていきます。しかし、排便やくしゃみ、重いものを持つなどの動作や長時間の立ち仕事などでお腹に圧力がかかると、再びふくらみがぽっこりと出てきます。
放置していると、だんだんふくらみが大きくなってきて、鼠径部のツッパリ感や違和感、痛みなどの症状が出たり、便の通りが悪くなることによって便秘になったりすることもあります。
一度鼠径ヘルニアになると、自然治癒することはなく、医療機関での治療が必要です。
鼠径ヘルニアは腸が飛び出してしまう病気で、根治するためには、鼠径部の筋膜に開いてしまった穴を塞ぐ外科手術が必要です。
一般外科、消化器外科を掲げている病院や総合病院、鼠径ヘルニア専門病院などの医療機関を受診しましょう。
医療機関では、鼠径ヘルニアの位置や大きさを医師が診断し、最善の手術方法を選択し、提案します。
鼠径ヘルニアの手術には、開腹しておこなうものや、腹腔鏡を使っておこなうものなどいくつかの方法があります。以前は、数日入院して手術を受けるのが一般的でしたが、近年では、医療機器や技術の進歩により、日帰りでの手術が可能なケースも増えてきています。
こどもの鼠径ヘルニアは小児科外科の領域になりますので、かかりつけの小児科や小児外科のある総合病院にご相談ください。
鼠径ヘルニアの治療のための病院選びでは、患者さんご自身の症状や生活状況に合った医療機関を選ぶことが大切です。
鼠径ヘルニアの治療は、一般外科または消化器外科を掲げた医療機関であれば受けることができますが、病院によって、病院形態や得意とする手技、日帰り手術への対応の可否など、違いがあり、それぞれに特色があります。
まず総合病院では、さまざまな合併症に対応できる体制が整っているため、心臓病や糖尿病などの重い持病がある患者さんの受け入れが可能という利点があります。しかし大勢の医師が所属し、毎日さまざまな病気の手術を受け入れているので、鼠径ヘルニアの手術に特化した病院と比較すると、手術経験が少ないケースもあります。また、日帰り手術に対応している施設が少なく、入院手術が中心になります。
一方、鼠径ヘルニア専門の日帰りクリニックは、鼠径ヘルニア手術の症例数が多く、内視鏡手術などの負担の少ない手術を得意としているため、日帰りを希望する患者さんや、軽症例の患者さんに適しています。ただし、術後は自宅で過ごすことになるため、術後の経過観察で不安を抱く方もおられます。また入院を必要とするような比較的大きい手術には対応できないのが大きなデメリットです。
そして当院をはじめとする消化器外科病院は、消化器領域の手術に特化しているため、症例数が豊富で、内視鏡手術から短期入院をともなう手術まで柔軟に対応することができます。当院では、入院設備も完備しているため、日帰り手術と入院手術の両方に対応しています。そのため例えば、「日帰り手術を予定していたけど、術後の状態次第でやっぱり入院したいかも」という場合でも対応可能です。
このように、鼠径ヘルニアの手術は、医療機関ごとに受け入れ態勢や選択できる治療が異なる傾向があります。できるだけ負担や不安が少なく、希望する治療が受けられるよう自分に合った医療機関を受診しましょう。

太ももの付け根あたりに「ピンポン玉のようなふくらみがある」「ふくらみが大きくなったり引っ込んだりする」「つっぱり感や痛みがある」などの症状に気付いたら、すぐに受診しましょう。
冒頭でもお伝えしたように、初期の鼠径ヘルニアは痛みもほとんどなく、手で押したり、仰向けになるとふくらみがおなかの中に戻ります。そのため、気になりながらも放置してしまう人が少なくありません。しかし、鼠径ヘルニアは自然治癒することはなく、完治するためには筋膜の穴を閉じる外科手術が必要です。この手術は、症状が軽いほど身体への負担が少なくなるため、早期発見・早期治療がとても重要です。
鼠径ヘルニアの治療をせずに放置していると、嵌頓(かんとん)という深刻な状態になることがあります。これは、ふくらみの部分が戻らなくなり、腸閉塞を起こすような命にかかわる状態です。嵌頓を起こすと、患部が熱を持って硬くなり、激しい痛みに襲われ、緊急手術が必要になります。できるだけ負担の少ない手術で完治できるよう、早めの受診をおすすめします。
鼠径ヘルニア(脱腸)は、鼠径部の筋膜に穴が開き、腸が飛び出してしまう病気です。一度発症すると、自然治癒することはないため、外科手術で治療する必要があります。
鼠径ヘルニアの治療は、消化器外科や一般外科で受けることができます。これらの診療科を受診するにあたっては、総合病院、鼠径ヘルニア専門クリニック、消化器外科病院などの医療機関それぞれの特徴を理解し、患者さん自身が希望する治療が受けられる医療機関を選択することが大切です。近年では、軽症の鼠径ヘルニアであれば日帰りで手術できるケースも増えており、治療を開始するタイミングが早いほど、患者さんへの負担も少なく治療することができます。鼠径ヘルニアが疑われるような症状がある場合は放置せず、早めに受診し、早期に治療しましょう。

40代以上の男性に発症することの多い鼠径(そけい)ヘルニア。鼠径ヘルニアは、ごく症状の軽いものであればすぐに手術をせずに経過観察をすることもありますが、悪化させないためには日常生活での制限や注意点も多く、手術でしか根治できない厄介な病気です。鼠径ヘルニアを未然に予防することはできるのでしょうか?
今回は、鼠径ヘルニアを予防するためにできることや、万が一鼠径ヘルニアを発症した場合の注意点などについて解説します。
鼠径(そけい)ヘルニアとは、「鼠径部」と呼ばれる太ももの付け根の筋膜の一部に穴が開き、本来腹腔内にある小腸や大腸などの組織が外に飛び出してしまう良性の病気です。40代以上の男性に比較的よくみられ、鼠径部にぽっこりとした柔らかいふくらみができます。通常、ふくらみを手で押すと、一時的にお腹の中に押し戻すことができますが、立ち仕事をしたり、お腹に入れたりするたびに、また同じところにふくらみができるという特徴があります。一度鼠径ヘルニアになると、自然にふさがることはなく、内服薬による治療もできないため、根治するには手術が必要です。ただし、鼠径ヘルニアの程度が軽い場合は、すぐに手術をせずに仕事などのスケジュールとあわせて治療時期を調整することも可能です。
残念ながら、鼠径ヘルニアを未然に防ぐ医学的な方法は確立されていません。
ただし、鼠径ヘルニアは、
などに起こりやすいといわれています。これらに共通するのは、おなかに力を入れる機会が多いということです。
また、喫煙習慣も鼠径ヘルニアの危険因子であるとの報告もあります。
鼠径ヘルニアは、加齢にともなっておなかの筋膜が弱くなり、おなかの圧力を支えきれなくなるなどの要因が重なって鼠径ヘルニアが起こると考えられています。
このことから、鼠径ヘルニアになりやすい要因を遠ざけることで、ある程度鼠径ヘルニアの発症リスクを減らせる可能性があります。
鼠径ヘルニアを予防するために、日常的に心がけたほうがよいことや習慣について具体的にみていきましょう。
内臓脂肪が多く、肥満ぎみの人は、常にお腹に圧がかかった状態になるため、鼠径ヘルニアになりやすいといわれています。また、便秘ぎみの人も、排便時におなかに圧がかかるため鼠径ヘルニアのリスクが高まります。心当たりのある人は、普段の食習慣を見直し、肥満や便秘を解消しましょう。内臓脂肪や肥満を解消するためには、栄養バランスの取れた食事を規則正しくとることが大切です。具体的には、主食、主菜、副菜のそろった献立を基本に、野菜や果物、豆類、乳製品などを積極的に取り入れて、ビタミン、ミネラル、食物繊維が不足しないように注意しましょう。食物繊維や発酵食品を積極的に摂ると、便秘解消にも役立ちます。
食べ方にも工夫が必要です。内臓脂肪を減らすためには、食事は腹八分目にして、夜食や甘いものも控えるようにしてください。ゆっくりよく噛んで食べるように心がけると、満腹感が得られやすくなり、食べる量を無理なく減らすことができます。
喫煙習慣のある人は、たばこをやめましょう。喫煙していると、慢性的な炎症によって気道がせまくなり、呼吸のたびにお腹に余計な力が入るようになるので、鼠径ヘルニアの発症リスクが上がると考えられています。また喫煙は、鼠径ヘルニアの手術を受けた後の回復を妨げたり、術後肺炎などの感染症や心筋梗塞などの術後合併症の発症リスクを高めたりするという報告もあります。鼠径ヘルニアを未然に防ぐためにも、発症後のリスクを抑えるためにも禁煙することが大切です。
生活の中に適度な運動習慣を取り入れましょう。運動が不足すると、肥満の原因になるだけでなく、腹壁の筋力が低下して、鼠径ヘルニアの発症や悪化につながる可能性があります。適度な運動をして、鼠径ヘルニアを引き起こす肥満や筋力低下を防ぎましょう。ただし、お腹に力を込めるような過度な筋力トレーニングをすると、腹圧が上がって、逆に鼠径ヘルニアを誘発してしまいます。過度な筋力トレーニングではなく、ウォーキングなどの有酸素運動をおこない、運動量を調整しましょう。健康をキープするための運動としては、うっすら汗をかくぐらいの強度で30分程度のウォーキングを週に3~4回を目安におこなうとよいでしょう。また日常生活では、家事や通勤、通学などでも積極的に身体を動かすように意識しましょう。
腹圧がかかる動作を控えましょう。たとえば、長時間立ったままの姿勢でいる、重いものを持ち上げる、大きな咳やくしゃみをする、排便時に長時間いきむなどの動作は、お腹に力が入って鼠径ヘルニアのきっかけになります。立ちっぱなしにならないように休憩する、重いものを持つのを控えるなどして、身体への負担を減らしましょう。便秘ぎみの人は、食習慣を見直してお通じを良くするなどの工夫をし、排便時に腹圧がかかるのを防ぎましょう。咳やくしゃみを勢いよく出してしまう人は、できるだけ小さく出せるように心がけてください。ただし、日常生活で心がけていても、便秘や慢性的な咳やくしゃみが治まらない場合は、医療機関を受診し、しっかり治療することが大切です。

いくら気を付けていても、鼠径ヘルニアを発症してしまうリスクはあります。ここでは鼠径ヘルニアになった際に注意すべき点について紹介します。
鼠径ヘルニアを発症したら、できるだけ早く医療機関を受診しましょう。
鼠径ヘルニアは、初期の段階ではただふくらみがあるだけですが、進行するとだんだんふくらみも大きくなり、痛みも出てくるようになります。放置していると、嵌頓(かんとん)といって、ふくらみの部分が戻らなくなり、腸閉塞を起こすような重篤な状態に陥ることもあり、こうなってしまうと緊急手術が必要になります。
鼠径ヘルニアは、腸を包み支えている筋膜が弱って穴が開き、そこから腸が出てきてしまう病気であるため、症状を改善するためには、お腹の筋肉を鍛えればよいのではと思うかもしれません。しかし、鼠径ヘルニアを発症した後に筋力トレーニングを一生懸命おこなっても、筋膜を鍛えることはできず、そもそも一度筋膜に開いた穴を自力でもとに戻すこともできません。それどころか、無理に筋肉トレーニングをすると、力を入れた瞬間に腹圧がかかってしまい、かえって鼠径ヘルニアの症状を悪化させてしまいます。ヘルニアの症状を根本的に改善するためには、外科的な手術によって筋膜に開いてしまった穴をふさぐ意外に方法はありません。自己判断で症状を改善しようとせずに、できるだけ早く医師に相談するようにしましょう。
鼠径ヘルニアを確実に予防する方法は確立されていないのが現状です。しかしながら、鼠径ヘルニアは40代以上の男性に多く、肥満や便秘症、前立腺肥大症の人、よく咳込む人、立ち仕事や重い荷物を持つ動作の多い人など、おなかに圧がかかる機会が多い人や喫煙習慣のある人に発症しやすいことがわかっています。したがって、鼠径ヘルニアになりやすい年齢になったら、生活習慣や普段の行動を見直し、鼠径ヘルニアの発症リスクを遠ざけるようにしましょう。ただしいくら気を付けていても、鼠径ヘルニアを発症してしまうことはあります。症状に気付いたときは、できるだけ早く医療機関を受診することが大切です。症状があるにも関わらず、おなかに圧のかかる生活を続けていたり、自己流の筋力トレーニングをしたりすると、鼠径ヘルニアの悪化につながります。鼠径ヘルニアは、放置していても自然治癒することはないため、早期のうちに適切な治療を受けましょう。

俗に脱腸とも呼ばれる鼠径ヘルニアは、皮膚の下に腸などの内臓が飛び出してしまう病気で、便秘が原因のひとつともいわれています。なぜなら便秘は腸内の圧力を高め、排便時に腹圧がかかることで、鼠径ヘルニアのリスクを高める可能性があるからです。特に、慢性的な便秘は腹部の筋肉や組織に負担がかかり、鼠径ヘルニアが発生しやすくなるといわれています。このように、便秘と鼠径ヘルニアの関連性は非常に重要です。本記事では、鼠径ヘルニアと便秘の関係性や、鼠径ヘルニアの予防にもつながる便秘の効果的な対処方法について詳しく解説します。
太ももの付け根のあたりを「鼠径部」といいますが、鼠径部の皮膚の下にある筋肉を包む膜である筋膜が弱くなって、おなかの中にある腹膜や腸の一部が袋状に飛び出してくることがあります。これが鼠径ヘルニアという病気で、俗に「脱腸」とも呼ばれます。ピンポン玉のようなふくらみが現れるのが特徴で、中高年男性に多くみられ、統計によると成人男性の3人に1人が生涯のうち一度は発症するといわれています。
多くの場合、鼠径ヘルニアは命にかかわるような重症化に至りませんが、患部の見栄えが悪いだけでなく、時として日常生活のさまたげにもなります。さらに、一度ヘルニアが起きてしまうと手術以外に治療の方法がないため、まず予防が重要だといえるでしょう。
便秘は鼠径ヘルニアの発症や悪化に寄与する重要な要因です。便秘により排便時に過度の力を入れることで腹圧が上昇し、これが鼠径部に負担をかけます。特に慢性的な便秘は、既存の鼠径ヘルニアを悪化させるリスクを高めます。また、鼠径ヘルニアがあると排便が困難になり、便秘がさらに悪化する悪循環が生じることもあります。したがって、便秘の予防と改善は鼠径ヘルニアのリスク軽減に重要です。

鼠径ヘルニアのリスクを回避するだけでなく、健康で楽しい毎日を送るためにも、しっかりと便秘の対処法を実践しましょう。
3.1. 生活リズムを一定にする
大腸の働きは自律神経によって調節されていて、副交感神経が優位になることがスムーズな排便につながります。反対に交感神経が優位になると大腸は動きを止めて排便しにくくなります。不規則な生活リズムは自律神経のバランスを崩してしまい、便秘が起こる原因につながります。
生活リズムを一定にするための基本は、まず睡眠をしっかりとることです。就寝前のスマホや明るすぎる照明は交感神経を優位にして睡眠不足の原因となります。食事や入浴も寝る2時間前には済ませるように心がけましょう。
起床したらカーテンを開けて日の光を浴び、軽く体を動かしましょう。そして朝食をしっかりとることで体内時計がリセットされ、自律神経のバランスが整います。朝食は大腸を目覚めさせる刺激になるので、朝食後はトイレに行く習慣をつけましょう。毎日同じ時間にトイレに行くことが快適な排便習慣につながる第一歩です。
3.2. こまめにトイレに行く
トイレにこまめに行くことも、便秘の改善には重要な習慣です。したいときに我慢することが続くと、大腸に便がたまったことを脳に知らせる排便反射が弱くなってしまいます。せっかく大腸が脳へ排便のタイミングを知らせるシグナルを送っているのに、脳が反応しなくなってしまい、便秘を引き起こすきっかけになってしまいます。したいときには我慢せずこまめにトイレに行きましょう。
また、排泄は、副交感神経というリラックス状態のときに優位になる神経が関わっているため、まずはリラックスすることが大切です。そのためトイレにはリラックスできる環境を整えることも大切です。トイレのデザイン、照明や色調、換気や消臭などに気を配り、快適に過ごせるトイレにすることで、排便ストレスから解放されやすくなります。トイレが快適な空間ならこまめに行くことも苦ではなくなり、規則正しい排便習慣が身につきやすくなります。
3.3. しっかり水分を摂る
大腸の役割は小腸から送られてきた食べ物のカスや腸内細菌の死骸から水分を吸収して大便をつくることです。通常、排泄された便の成分は水分が70~80%、固形物が20~30%の割合となっていますが、便が大腸内にとどまっている時間が長いほど、便は水分を吸収されて固形物の割合が増えて硬くなります。
便が硬くなると排泄しづらくなるという悪循環におちいってしまいます。そのためしっかりと水分をとることは便秘の改善にとても重要で、便のやわらかさを維持するには、成人なら1日に1.5~2リットル以上の水分補給が目安となります。
3.4. 食生活を整える
便秘の改善には食生活を整えることがとても大切です。規則正しい食事のタイミングや栄養バランスのとれた食事内容はもちろんですが、おなかの調子を整えて大腸の働きを活発にする食物繊維や発酵食品を積極的にとりいれることが便秘の改善につながります。
食物繊維には野菜やイモ類、豆類などに多く含まれる不溶性食物繊維と、リンゴ、バナナなどのフルーツや海藻類に多い水溶性食物繊維があります。消化されない不溶性食物繊維は水分を吸って便のかさを増す働きがあり、大腸を内側から刺激して排便を促します。
水溶性食物繊維は水に溶けることでネバネバしたゲル状になります。便の中の水溶性食物繊維が便を柔らかくなめらかにすることで便を出しやすくしてくれます。不溶性と水溶性のバランスは2:1が理想的といわれており、両方を合わせた食物繊維の1日の摂取目安量は25gで、これは野菜なら350gに相当する量です。
また、酪酸(らくさん)には腸の働きを活発にする働きがあります。酪酸は大腸内の善玉菌が食物繊維を分解してつくり出すので、ヨーグルトや納豆などの発酵食品を積極的にとって善玉菌を増やし、より多くの酪酸を作ることが効果的です。
3.5. 適度な運動を取り入れる
運動不足は便秘の原因となる可能性があり、特に高齢の方は運動量の低下が便秘につながりやすくなります。便秘の改善にはウォーキングやジョギングなどの有酸素運動が効果的とされていますが、その理由として有酸素運動には腸内の善玉菌を増やす効果と食物繊維の効果を高める2つの働きがあることがわかっています。
腹筋運動などの筋トレも便秘改善には効果的ですが、重いものを持ち上げることは鼠径ヘルニアの引き金となる可能性があるので注意が必要です。また、おなかのマッサージも便秘の改善に効果があるとされています。マッサージのやり方や時間、回数などはさまざまですが、以下のようなやり方が文献などで紹介されています。
おなかのマッサージはお風呂でバスタブにつかりながらおこなうと、お風呂の浮力による腸のリラックス効果も得られて、さらに効果的です。
3.6. ストレスをためこまない
腸は「第二の脳」とも呼ばれ、脳からの指令を待つことなく独自に活動することができます。一方で、脳と腸のあいだには密接なネットワークがあり、腸の不調が精神の不安定をもたらしたり、精神的なストレスが腸の不調を引き起こしたりすることが知られています。
緊張するとおなかが痛くなったり、便意をもよおしたりすることがありますが、逆にストレスが腸の活動を低下させて便秘になるケースも多くみられます。ストレスは腸の運動だけでなく、腸内細菌の働きも低下させてしまうため、ストレスの解消は重要な便秘対処法といえるでしょう。
社会生活を送るうえでストレスはつきものですが、ストレスを感じたらなるべくその日のうちに解消して、ストレスをためこまないことが大切です。また、お通じがないことへのあせりや罪悪感がストレスとならないように、気持ちを楽にして便秘と向き合いましょう。ストレスの解消には休養と睡眠をしっかりとることが第一ですが、運動や趣味などを通じて自分なりのストレス解消法をみつけることをおすすめします。
医療機関で鼠径ヘルニアの手術がおこなわれる回数は盲腸(虫垂炎)よりも多く、外科手術の中でもっとも多い病気です。鼠径ヘルニアは周囲の人たちが気付かないだけで、実は多くの方が悩んでいる身近な病気といえるでしょう。鼠径ヘルニアが起こる最大の要因は「腹圧」の高まりであり、便秘が鼠径ヘルニアのリスクを高めることは間違いありません。
一方、便秘の2大原因は腸の機能低下と精神的なストレスです。便秘になると、鼠径ヘルニアのリスクが一層高まることになるため、日ごろから便秘予防を心がけておく必要があるでしょう。便秘を改善するには、生活習慣・食生活・運動習慣の改善に加えてストレスをため込まないことです。全身の健康維持と鼠径ヘルニアの予防を兼ねて、今日から便秘の改善に取り組むことをおすすめします。